Domácí měření krevního tlaku
Blood pressure measurement at home
Blood pressure measurement is a simple procedure, however, it must be done properly in order to get reliable values. Clinic blood pressure remains golden standard because it was used in the majority of large clinical trials performed in hypertension, but home blood pressure measurement becomes more and more important. It has numerous advantages: a large number of measurements is obtained, white coat effect or masked hypertension can be detected, patients’ adherence to therapy can increase etc. Its major advantage is that it predicts future cardiovascular events much better than clinic blood pressure; this applies not only to untreated subjects, but, more importantly, to treated hypertensive subjects as well. This is why we should motivate hypertensive patients to measure blood pressure at home in standardized conditions.
Key words:
blood pressure measurement – home blood pressure – cardiovascular risk
Autoři:
J. Filipovský
Působiště autorů:
II. interní kliniky LF UK a FN v Plzni
Vyšlo v časopise:
Kardiol Rev Int Med 2006, 8(1-2): 32-35
Kategorie:
Redakční článek
Souhrn
Abychom získali přesné hodnoty krevního tlaku, je třeba jeho měření věnovat náležitou pozornost. I když zlatým standardem zůstává měření v ordinaci, protože klinický krevní tlak je základním parametrem použitým ve většině velkých studií provedených u hypertenze, domácí měření nabývá na významu. Mezi jeho výhody patří získání většího počtu měření, zjištění efektu bílého pláště, odhalení maskované hypertenze a možné zlepšení adherence nemocného k léčbě. Hlavní výhodou je fakt, že hodnoty domácího krevního tlaku určují pravděpodobnost vzniku kardiovaskulární příhody podstatně přesněji než krevní tlak měřený v ordinaci, a to jak u neléčených jedinců, tak především u farmakologicky léčených nemocných s hypertenzí. Proto bychom měli motivovat tyto nemocné, aby se naučili měřit krevní tlak doma za standardních podmínek a výsledky předkládali svému ošetřujícímu lékaři.
Klíčová slova:
měření krevního tlaku – domácí krevní tlak – kardiovaskulární riziko
Úvod
Měření krevního tlaku (TK) je poměrně jednoduchá a běžná procedura. Přesto je často prováděno nepřesně, což může mít závažné důsledky. Na podkladě měření TK rozhodujeme o tak důležitých skutečnostech, jakými je diagnóza hypertenze a následně její léčba. Proto mu musíme věnovat náležitou pozornost.
Způsoby měření TK
Měření TK v ordinaci
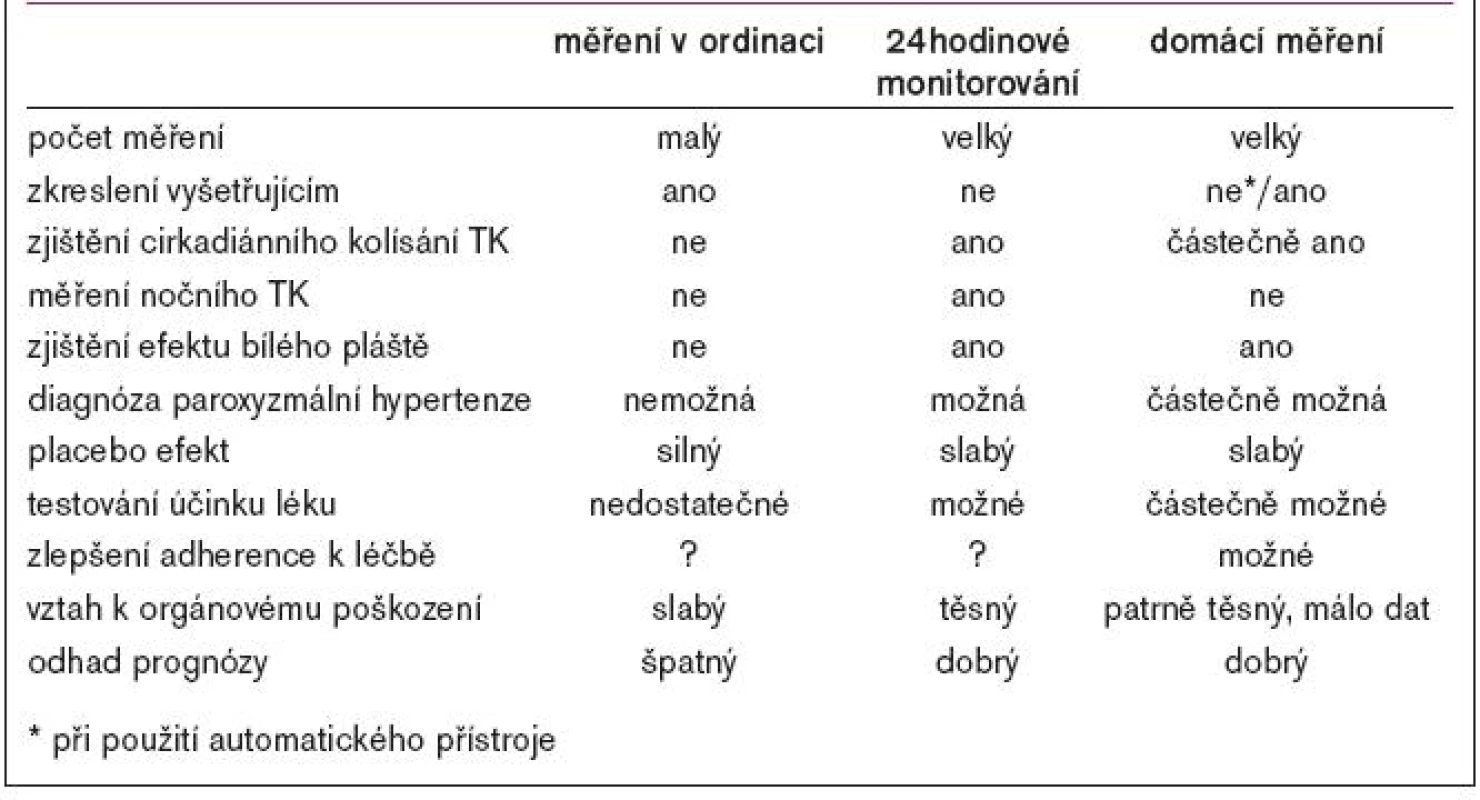
Zlatým standardem zůstává měření TK v ordinaci. Je to proto, že nejdůležitější fakta o diagnostice a léčbě hypertenze jsme získali z prospektivních studií. Téměř všechny tyto studie se opírají o měření TK v ordinaci. Z tohoto důvodu bude měření TK v ordinaci nadále významné, i když si musíme být vědomi jeho nedostatků. Těmi jsou především efekt bílého pláště, který je velmi častý, a dále menší počet měření než při použití jiných metod.
Ambulantní 24hodinové monitorování TK
Vědecky nejpřínosnější metoda měření je nepochybně 24hodinové ambulantní monitorování TK. Při ní získáváme velký počet měření (při běžném naprogramování kolem 80) a máme dobře zdokumentován profil TK v průběhu 24 hodin. Tato metoda je nezastupitelná především při výzkumu nových antihypertenzních léků, neboť nám dovoluje zjistit dobu účinku zkoušeného preparátu. Je také vhodné ji používat u nemocných s podezřením na hypertenzi bílého pláště a při rezistenci na léčbu. Jedná se však o vyšetření, které je pro nemocného poměrně náročné a také nákladné. Proto se nemůže stát základním vyšetřením pro všechny nemocné s hypertenzí.
Domácí měření TK
Vzhledem k omezením uvedených metod je logické, že domácí měření TK stále nabývá na významu (možnosti jednotlivých metod jsou shrnuty v tab. 1). Jak provádět domácí měření TK je obsahem speciálních doporučení, která byla publikována v r. 2000 Asmarem a Zanchettim [1].
Je důležité, aby byla metodika měření standardizována, a proto má zdravotnický personál nemocného podrobně instruovat o způsobech měření. Před vyšetřením je třeba dodržovat tělesný i duševní klid v délce 5-10 minut, během nichž má nemocný již nasazenu manžetu na paži a zůstává sedět. Nemocný musí používat manžetu správné velikosti tak, aby těsně obepínala paži – na manžetě kvalitního tonometru je vyznačeno rozmezí, kam má spadat její konec. Velikost manžety má v praxi význam především u obézních jedinců, pro něž je běžná manžeta příliš úzká, což vede k možnému nadhodnocení systolického TK. Střed gumového vaku musí přiléhat na pažní tepnu. Předloktí vyšetřovaného má spočívat na podložce, protože pokud je horní končetina nepodložena, může dojít ke zvýšení TK. Na začátku je třeba změřit TK na obou horních končetinách, a pokud je zjištěn významný rozdíl (větší než 10 mm Hg), má další měření probíhat na té končetině, na níž byl naměřen vyšší TK.
Frekvence měření
Jaká má být frekvence domácích měření, je předmětem diskusí, protože nemáme žádná přesná data, která by určovala optimální počet měření. Pokud by byl jejich počet malý, částečně by se ztratila výhoda domácího měření oproti měření v ordinaci, pokud by byl naopak příliš velký, mohlo by to být pro nemocného zatěžující. Zmíněný konsenzus zaštítěný Evropskou hypertenzní společností [1] doporučuje, aby byla prováděna 2 měření ráno (mezi 6. a 10. hodinou) a 2 měření večer (mezi 18. a 22. hodinou), a to nejméně 3 pracovní dny v týdnu. Je důležité, aby při každém sezení bylo provedeno několik měření, protože i v domácích podmínkách vykazuje první měření vždy vyšší hodnoty. Hodnoty naměřené ráno bývají vyšší než večer a zdá se, že mají větší prognostický význam, protože většina kardiovaskulárních příhod se odehraje ráno a v dopoledních hodinách. Z praktického hlediska je dostačující, jestliže nemocný provádí tato měření v týdnu před kontrolou u lékaře. Pokud je bez potíží a dlouhodobě stabilizovaný na stejné léčbě, není nutné, aby si měřil TK trvale. Nemocný předkládá lékaři výsledky svých měření při kontrole. Tento způsob však není zcela ideální, protože nemocný může chybně referovat výsledky. V jedné německé studii byla zjištěna poměrně častá diskrepance mezi výsledky referovanými nemocným a údaji uloženými v interní paměti tonometru, o níž nemocní nevěděli. Nemocní mohou referovat falešně příznivé hodnoty, pokud se při léčbě cítí dobře a nechtějí, aby byla měněna, nebo naopak udávají falešně vysoké hodnoty TK, pokud chtějí např. prodloužit pracovní neschopnost nebo dosáhnout invalidity. Proto je ideální řešení doporučovat nemocným přístroje s vestavěnou pamětí a tiskárnou; ty jsou však poměrně nákladné.
Vhodný přístroj pro měření
Je důležité, abychom nemocnému doporučili vhodný typ přístroje na domácí měření. Dnes již lze doporučovat automatické přístroje, protože měření rtuťovým sfygmomanometrem je složitější a nelze u něho nikdy vyloučit chybu způsobenou vyšetřujícím. Automatické přístroje pracují na oscilometrickém principu: jsou měřeny oscilace tlaku v manžetě způsobené pulzacemi brachiální tepny. Tyto pulzace jsou největší, pokud je tlak v manžetě na úrovni středního arteriálního tlaku. Ten je měřen primárně, systolický a diastolický TK jsou pak nepřímo odhadovány na podkladě matematického výpočtu. Kvalita přístroje je závislá na tom, jak správný je tento odhad na podkladě vřetenovitého tvaru oscilací tlaku v manžetě tonometru. Při výběru konkrétního přístroje je zásadní, aby byl validizován nezávislým centrem. Tyto validizace probíhají podle několika protokolů – Americké asociace lékařských přístrojů (Association for the Advancement of Medical Instrumentation), Britské hypertenzní společnosti (British Hypertension Society; nejpřísnější kritéria) a Evropské hypertenzní společnosti (European Society of Hypertension). Výsledky těchto zkoušek, při nichž je automatický tonometr srovnáván s rtuťovým, jsou publikovány na webové stránce zaštítěné Evropskou společností pro hypertenzi: www.dableducational.org. Jsou zde uvedeny zvlášť přístroje, které měří TK na paži, a přístroje pro měření na zápěstí. Obecně lze říci, že ve validizačních zkouškách obstojí menšina přístrojů měřících TK na paži a prakticky žádný přístroj zápěsťový; přesto jsou tyto přístroje velmi módní.
Správná interpretace hodnot TK
Jaká je správná interpretace hodnot domácího měření TK? Je pochopitelné, že domácí TK je v průměru nižší než TK měřený v ordinaci. Nejnovější Doporučení pro diagnostiku a léčbu hypertenze Evropské hypertenzní společnosti z roku 2003 [2] stanovila na základě rozsáhlých populačních dat ekvivalenty hodnot TK při různých měřeních (tab. 2); uvedené limitní hodnoty TK převzala také následně česká doporučení [3]. Za hranici hypertenze se při měření v ordinaci považuje hodnota 140/90 mm Hg; této hodnotě odpovídá domácí TK 135/85 mm Hg. Tato hranice má význam jednak při diagnostice hypertenze, jednak při sledování léčeného hypertonika, u nějž se má cílový domácí TK pohybovat pod tuto hodnotu.

Vhodný pacient
Kterým nemocným máme doporučit domácí měření TK? Obecně lze říci, že z něho budou mít prospěch všichni hypertonici, kteří jsou schopni měření samostatně provádět a u nichž lze přepokládat, že nebudou měřením zbytečně neurotizováni a nebudou svévolně zasahovat do léčby.
Bylo provedeno několik studií, v nichž byli nemocní randomizováni buď pouze na běžné měření TK v ordinaci, nebo na měření TK doma navíc oproti klinickým kontrolám. Nedávno publikovaná metaanalýza těchto studií ukázala, že jedinci, kteří si měří TK doma, mají významně nižší klinický TK, přestože farmakologická léčba není měněna [4] – jedná se o čistý efekt měření - nemocní informovaní častěji o hodnotách svého TK patrně lépe dodržují režimová opatření a dbají více na užívání léků.
Skupiny, kterým bychom měli obzvláště doporučovat domácí měření, jsou ty, u nichž je výrazné snížení TK důležité. Jsou to diabetici, nemocní s chronickým onemocněním ledvin a obecně všichni ti, kteří mají vysoké kardiovaskulární riziko, tedy zvláště nemocní po infarktu myokardu a po cévní mozkové příhodě. U těchto vysokorizikových nemocných je přínosné doporučit domácí měření i tehdy, jestliže hodnoty klinického TK jsou ještě v rozmezí normálního TK, ale již mírně vyšší (především jde o pásmo vysokého normálního TK: TKs 130-139 a TKd 85-89 mm Hg). Domácí měření lze doporučit naopak také těm, u nichž je hypertenze tak mírná, že lze vyčkávat se zahájením farmakologické léčby: jsou to hlavně jedinci s hypertenzí 1. stupně (TKs 140-159 a TKd 90-99 mm Hg) a nízkým kardiovaskulárním rizikem. Opakované kontroly domácího TK mohou přispět k rozhodování ohledně soustavné léčby.
Klasifikace hypertenze
Na základě klinických a domácích hodnot TK můžeme provést klasifikaci hypertenze. Pokud průměry obou metod jsou nad hranicemi normálu, tj. nad 140/90 a 135/85 mmHg, jde o trvalou hypertenzi (sustained hypertension). V případě, že je klinický TK vysoký a domácí TK je normální, jde o hypertenzi bílého pláště neboli izolovanou klinickou hypertenzi. Pokud má nemocný normální klinický TK a patologický domácí TK, jde o maskovanou hypertenzi. Právě této poslední skupině je v poslední době věnována zvýšená pozornost, protože se ukazuje, že její prevalence je nezanedbatelná, odhaduje se asi na 10 % obecné dospělé populace.
Domácí měření TK a EBM
O domácím měření TK máme podstatně méně znalostí podložených důkazy, než je tomu u klinického měření TK i ambulantního monitorování.
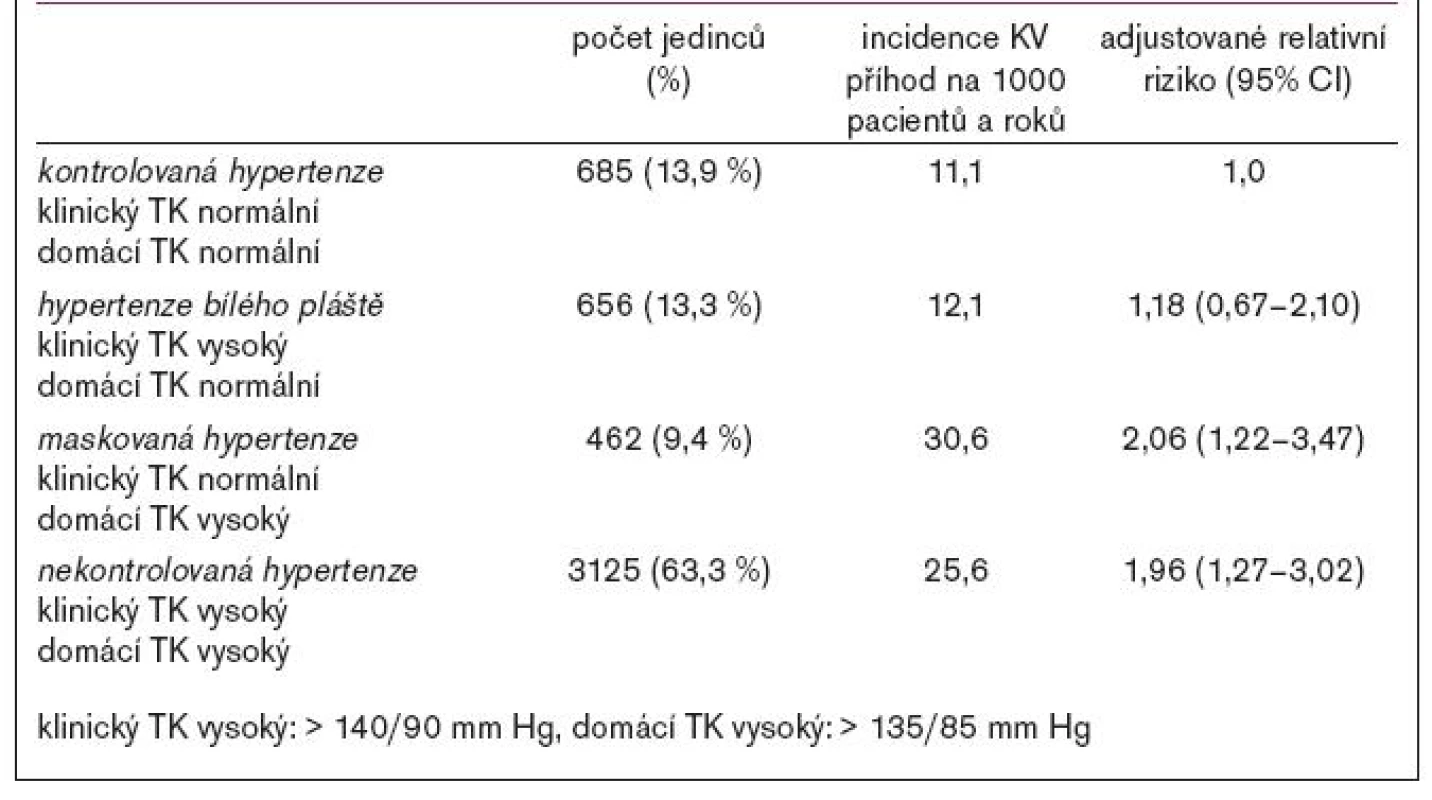
Jasný důkaz o prognostickém významu domácího měření TK v obecné populaci přinesla jediná studie, a to japonské sledování v obci Ohasama [5]. Autoři sledovali celkem 1 789 jedinců (byla to většina dospělého obyvatelstva zmíněné obce). Vstupním kritériem byl věk 40 let a více, sledování trvalo v průměru 6,6 roku. Na začátku studie jedinci prováděli domácí měření po dobu 4 týdnů (průměrný počet měření byl 21) a dále byl 2krát měřen TK v ordinaci. Všechna měření byla oscilometrická. Bylo zjištěno, že domácí a klinické hodnoty TK neměly příliš těsný vztah (korelační koeficient se pohyboval kolem 0,5). Domácí systolický TK silně předpovídal kardiovaskulární i celkovou mortalitu, pokud byla k dispozici alespoň 3 měření; vztah domácího systolického TK a mortality byl lineární. Pokud byly vzaty v úvahu současně domácí a klinický TK, pak klinický TK významně nepředpovídal mortalitu. Nedávno publikovaná francouzská studie SHEAF ukázala, že domácí měření má také zásadní význam pro kardiovaskulární prognózu léčených hypertoniků [6]. Autoři zařadili do studie téměř 5 000 léčených hypertoniků ve věku nad 60 let, sledovaných u praktických lékařů. Léčba nebyla určena protokolem studie, rozhodování o ní bylo plně v kompetenci ošetřujících lékařů. Nemocní byli sledováni více než 3 roky; během této doby se odehrálo 324 kardiovaskulárních příhod. Tab. 3 ukazuje, jak bylo riziko kardiovaskulárních příhod závislé na klinickém a domácím TK, měřeném na počátku sledování. Zatímco riziko u kontrolované hypertenze a hypertenze bílého pláště bylo nízké, u maskované a nekontrolované hypertenze, tedy u kategorií, u nichž je domácí TK patologický, se riziko zdvojnásobilo.
Závěr
Domácí měření TK má také nevýhody. Někteří neurotičtí nemocní se mohou nadměrně soustředit na nemoc a být úzkostní, jiní mohou svévolně a nekontrolovatelně měnit léčbu. Pořízení přístroje je poměrně nákladné a je třeba pravidelně kontrolovat jeho funkci.
Na druhou stranu existuje řada výhod: získáme velký počet měření v podmínkách běžného života nemocného, můžeme částečně zjistit cirkadiánní variabilitu TK, eventuálně zachytit paroxyzmální hypertenzi. Zásadní je odhad rizika orgánových komplikací, především hypertrofie levé srdeční komory, a rizika kardiovaskulárních příhod, protože tento odhad je přesnější než podle klinického TK. Domácí měření TK také může zlepšit adherenci nemocného k léčbě. Je tedy nepochybné, že výhody převažují nad nevýhodami, a proto bychom měli motivovat naše nemocné s hypertenzí, aby se domácí měření TK naučili a pravidelně je prováděli.
Doručeno do redakce 30. 3. 06
Přijato k otištění po recenzi 10. 4. 06
doc. MUDr. Jan Filipovský, CSc.
II. interní kliniky LF UK a FN v Plzni
Zdroje
1.Asmar R, Zanchetti A et al. Guidelines for the use of self-blood pressure monitoring: a summary report of the first international consensus conference. J Hypertension 2000; 18: 493-508.
2.Guidelines Committee. 2003 European Society of Hypertension – European Society of Cardiology guidelines for the management of arterial hypertension. J Hypertension 2003; 21: 1011-1053.
3.Cífková R, Horký K, Widimský J sr et al. Doporučení diagnostických a léčebných postupů u arteriální hypertenze – verze 2004. Doporučení České společnosti pro hypertenzi. Cor Vasa 2005; 47(1, Suppl K): 3-16.
4.Cappuccio FP, Kerry SM, Forbes L et al. Blood pressure control by home monitoring: meta-analysis of randomised trials. BMJ, doi:10.1136/bmj.38121.684410.AE.
5.Ohkubo T, Imai Y, Tsuji I et al. Home blood pressure measurement has a stronger predictive power for mortality than does screening blood pressure measurement: a population-based observation in Ohasama, Japan. J Hypertension 1998; 16: 971-975.
6.Bobrie G, Chatellier G, Genes N et al. Cardiovascular prognosis of „masked hypertension“ detected by blood pressure self-measurement in elderly treated hypertensive patients. JAMA 2004; 291: 1342-1349.
Štítky
Dětská kardiologie Interní lékařství Kardiochirurgie KardiologieČlánek vyšel v časopise
Kardiologická revue – Interní medicína

2006 Číslo 1-2
Nejčtenější v tomto čísle
- Hypertenze u dětí a adolescentů
- Onemocnění trikuspidální chlopně
- Diagnostické možnosti u postižení periferních tepen.
- Náhlá srdeční smrt: jak jí předcházet
