Losartan – víc než pokles krevního tlaku
Losartan – more than blood pressure decrease
Losartan is a long acting AT1 receptor blocker, which is widely used in the United States and Europe including Czech Republic. Its effectivity was proved in heart failure (ELITE II), after myocardial infarction (OPTIMAAL), in diabetic nephropathy (RENAAL), but especially in hypertension (LIFE). The treatment with losartan, when compared with atenolol led to a similar blood pressure fall, but with a greater effect on stroke, new diabetes mellitus or left ventricle regression in the LIFE trial. New data from this trial show, that the treatment with losartan was also accompanied with a lower incidence of atrial fibrillation, better control of known atrial fibrillation, improvement in insulin sensitivity, lower incidence of microalbuminuria and many other positive results.
Key words:
losartan, hypertension, diabetes mellitus, insulin sensitivity, nephropathy, atrial fibrillation
Autoři:
J. Špinar; J. Vítovec
Vyšlo v časopise:
Kardiol Rev Int Med 2006, 8(3): 115-120
Kategorie:
Redakční článek
Souhrn
Losartan je dlouhodobě působící blokátor receptoru 1 pro angiotenzin II, který je široce předepisován v USA i Evropě, včetně České republiky. Jeho účinnost byla ověřena v mortalitních studiích u srdečního selhání (ELITE II), po infarktu myokardu (OPTIMAAL), diabetické nefropatie (RENAAL), ale především u hypertenze (LIFE). Ve studii LIFE, srovnávající účinky losartanu a atenololu, vedla léčba losartanem při stejném poklesu krevního tlaku k výraznějšímu snížení počtu cévních mozkových příhod, nového výskytu diabetes mellitus a k větší regresi hypertrofie levé komory. Některé další analýzy této studie ukazují, že léčba losartanem vedla dále k menšímu výskytu fibrilace síní, k lepší kontrole již existující fibrilace síní, ke zlepšení inzulinové senzitivity, k poklesu výskytu mikroalbuminurie a k mnoha dalším pozitivním výsledkům.
Klíčová slova:
losartan — hypertenze — diabetes mellitus — inzulinová senzitivita — nefropatie — fibrilace síní
Úvod
Blokátory receptoru 1 pro angiotenzin II (AII-antagonisté, sartany, AIIA, ARB) blokují renin-angiotenzinový systém selektivněji a úplněji než ACE-inhibitory. Nadto nepřímo stimulují AT2-receptory, což zřejmě působí protektivně na orgány a antiproliferativně. Dík neovlivnění degradace bradykininu se po nich nevyskytuje suchý, dráždivý kašel a po losartanu byl popsán též urikosurický účinek.
Losartan byl ověřen v mortalitních studiích u srdečního selhání – především ve studiích ELITE (Evaluation of Losartan In The Elderly. Randomised trial of losartan versus captopril in patients over 65 with heart failure) a ELITE II (Effects of Losartan Versus Captopril on Mortality in Patients With Symptomatic Heart Failure), v níž měl stejné výsledky jako vysoká dávka kaptoprilu [17], u stavu po infarktu myokardu pak ve studii OPTIMAAL (the Optimal Trial in Myocardial Infarction with the Angiotensin II Antagonist Losartan), v níž mělo podávání 50 mg losartanu podobné výsledky jako 150 mg kaptoprilu [7], dále u diabetické nefropatie RENAAL (Reduction of Endpoints in NIDDM with the Angiotensin II Antagonist Losartan), v níž byl mnohem účinnější v renoprotekci než placebo [2], ale především u hypertenze ve studii LIFE (Losartan Intervention For Endpoints), v níž byl srovnáván s dosavadním zlatým standardem – betablokátorem [4,19,20].
Studie LIFE – hlavní výsledky
Studie LIFE (Losartan Intervention For Endpoints) sledovala 9 193 nemocných ve věku 55-80 let s krevním tlakem při randomizaci 160-200/95-115 mm Hg a s prokázanou hypertrofií levé komory. Polovina nemocných byla léčena losartanem v dávce titrované od 50 do 100 mg, druhá polovina atenololem se stejnou titrací. Podle krevního tlaku mohl být přidán hydrochlorothiazid. Průměrná doba sledování byla 4 roky. Hlavní výsledky ukazuje tab. 1 a graf 1-3 [4].
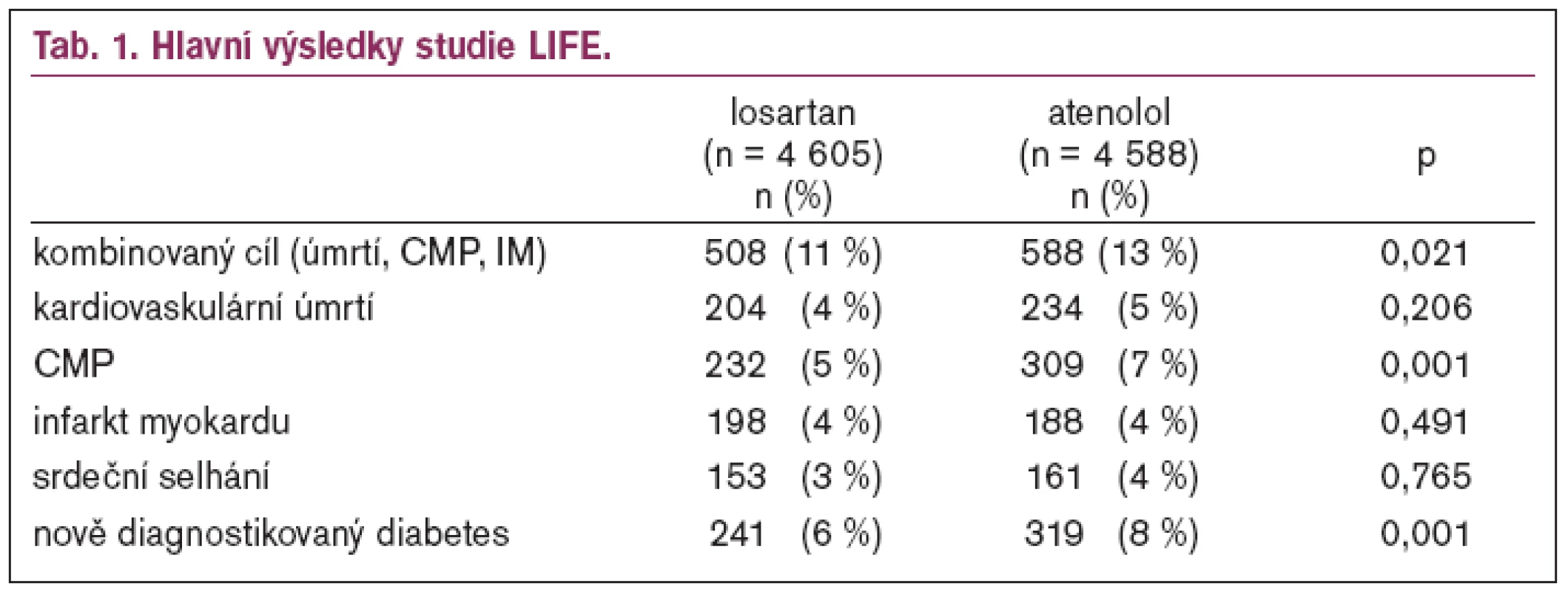



Pokles krevního tlaku
Pokles krevního tlaku nebyl ve statistickém srovnání rozdílný (graf 4), přesto je možno určité rozdíly pozorovat (tab. 2).

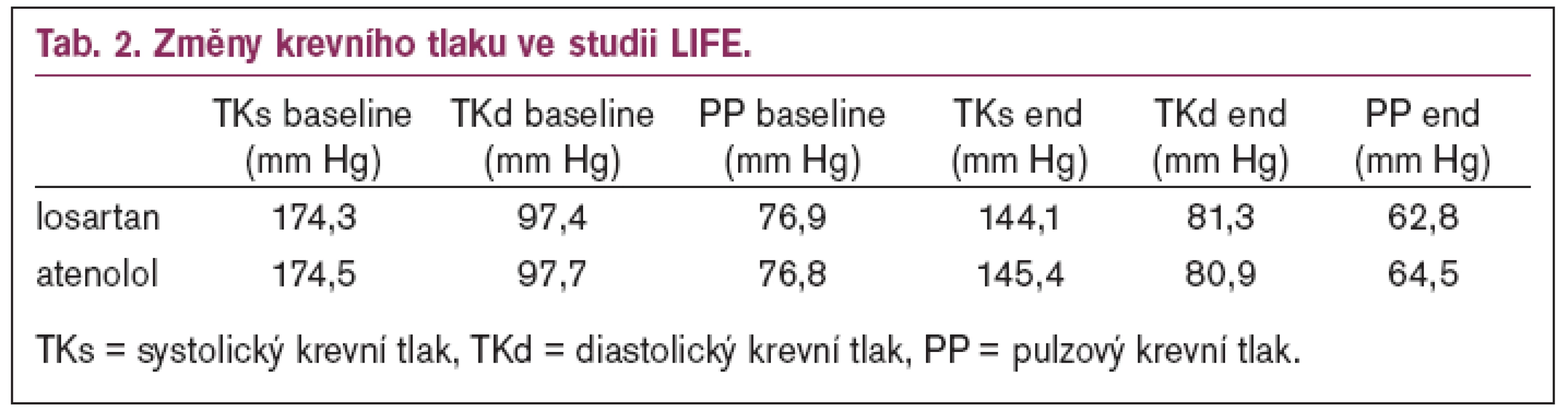
Pokles krevního tlaku po losartanu byl 30,2/16,1 mm Hg, po atenololu 29,1/16,8 mm Hg. Hodnoty krevního tlaku se od sebe liší o 0,1 (PP), resp. 0,2 (TKs), resp. 0,3 (TKd) mm Hg na začátku studie. Na konci studie je však již systolický krevní tlak po atenololu o 1,3 mm Hg vyšší a diastolický o 0,4 mm Hg nižší, což znamená pokles pulzního tlaku o 14,1 mm Hg po losartanu, ale pouze o 12,3 po atenololu a absolutní rozdíl z + 0,1 mm Hg pro losartan se mění na – 1,7 mm Hg (absolutní rozdíl 1,8 mm Hg). Je velmi pravděpodobné, že tento rozdíl v pulzním tlaku měřeném na arteria brachialis je významný a pokud by byl měřen i centrální krevní tlak v aortě, mohlo by dosáhnout hodnot 2-3násobných, tedy kolem 5-6 mm Hg, jak ukázala studie ASCOT [18]. Tento rozdíl v pulzním tlaku (především centrálním) je pravděpodobně hlavním zdůvodněním pro nižší výskyt CMP a větší regresi hypertrofie levé komory po losartanu než po atenololu.
Pulzní tlak
Při rozdělení nemocných na kvartily podle pulzního tlaku, byl nejvyšší výskyt primárního cíle (p = 0,035), infarktů myokardu (p = 0,09) i cévních mozkových příhod (p < 0,001) u nemocných s pulzním tlakem ≥ 87 mm Hg a nejnižší u nemocných s pulzním tlakem < 67 mm Hg. Výskyt hospitalizací pro srdeční selhání byla 1,5krát vyšší (p = 0,07) a celková mortalita 1,4krát vyšší (p = 0,02 u nemocných v nejvyšším kvartilu (≥ 87 mm Hg), než v nejnižším (< 67 mm Hg). Riziko primární cíle od nejnižšího do nejvyššího kvartilu vzrostlo o 12 % u nemocných léčených losartanem a o 28 % u nemocných léčených atenololem (p = 0,035). Riziko CMP se nelišilo podle kvartilů u nemocných léčených losartanem, ale vzrostlo o 84 % u nemocných léčených atenololem (p < 0,001). Autoři konstatují, že největší efekt losartanu byl pozorován u nemocných s největším pulzním tlakem [9].
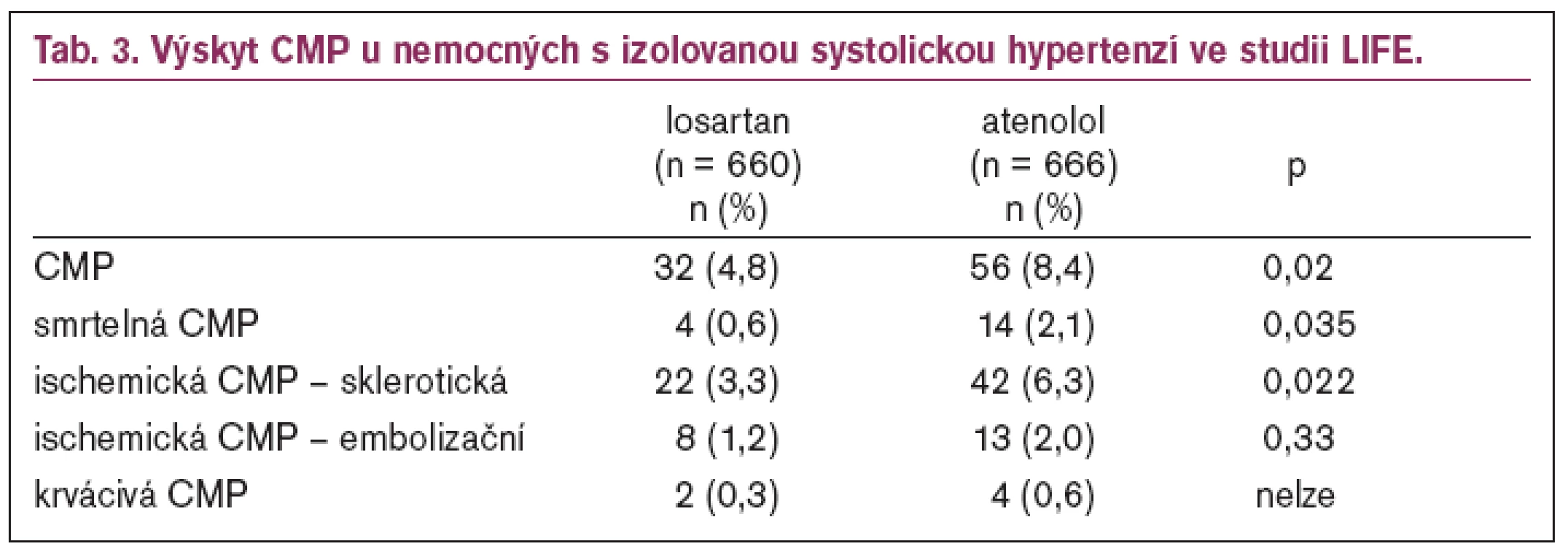
Izolovaná systolická hypertenze
Ve studii LIFE mělo 1 326 (14,4 %) nemocných (660 léčeno losartanem, 666 atenololem) izolovanou systolickou hypertenzi (ISH; TK 174,2/83,0 mm Hg, resp. 174,5/82,3 mm Hg). Pokles krevního tlaku byl o 28,4/8,5 mm Hg v losartanové větvi a o 28,2/8,8 mm Hg v atenololové větvi (o 2/7, resp. 1/8 mm Hg méně než v celé studii). Krevního tlaku < 140/90 mm Hg dosáhlo 44,4 % nemocných v losartanové větvi a 42,9 % nemocných ve větvi léčené atenololem [11,12]. Pacienti léčení losartanem měli o 25 % nižší výskyt primárního cíle (p = 0,06), celková mortalita byla snížena o 28 % (p = 0,046), kardiovaskulární mortalita o 46 % (p = 0,01), cévní mozková příhoda o 40 % (p = 0,02). Výskyt CMP u nemocných s ISH ve studii LIFE ukazuje tab. 3. U nemocných s izolovanou systolickou hypertenzí byl i statisticky nevýznamně nižší výskyt infarktu myokardu (RR 11 %, p = 0,64) u nemocných léčených losartanem.
Diabetes mellitus
Ve studii LIFE mělo 1 195 (12,99 %) nemocných (586 léčeno losartanem, 609 atenololem) diabetes mellitus (DM) při zahájení studie. Krevní tlak u těchto nemocných poklesl o 31/17 mm Hg po losartanu a o 28/17 mm Hg po atenololu (celkový pokles srovnatelný s celou studií, pokles pulzního tlaku o 4 mm Hg více po losartanu než po atenololu!) [13,14]. Primární cíl (úmrtí, CMP, IM) se vyskytl u 103 nemocných léčených losartanem a u 139 nemocných léčených atenololem (RR 0,76, p = 0,031), úmrtí na kardiovaskulární příčiny u 38, resp. 61 (RR 0,63, p = 0,028), CMP u 51, resp. 65 (RR 0,79, p = 0,2) a IM u 41, resp. 50 (RR 0,83, p = 0,373). Na rozdíl od hlavní studie v tomto případě pokles CMP nedosáhl statistické významnosti, na druhé straně je pozorovatelné snížení infarktů myokardu. Významné bylo snížení celkové úmrtnosti, losartan 63 úmrtí, atenolol 104 úmrtí (RR 0,61, p = 0,002). Staticky významný byl i pokles případů náhlé smrti při léčbě losartanem u diabetiků 14 (2 %) vs 30 (5 %), RR 0,49, p = 0,027 [13].
Součástí hlavního sdělení (viz výše) byl i nový výskyt diabetes mellitus u 7 998 nemocných, u nichž při vstupu do studie nebyl diagnostikován DM (graf 3). Nově se diabetes vyskytl u 242 nemocných léčených losartanem a u 320 nemocných léčených atenololem (p < 0,001).
Inzulinová senzitivita, sympatický nervový systém
V rámci studie LIFE bylo 70 nemocných zařazeno do projektu Insulin Carotids US Scandinavia (ICARUS) [15]. Cílem projektu bylo posoudit účinek losartanu a atenololu na inzulinovou senzitivitu a periferní vaskulární hypertrofii. Průtok předloktím (forearm blood flow - FBG) se zvýšil o 0,21 u nemocných léčených losartanem a o 0,11 u nemocných léčených atenololem (hodnoty vyjádřeny jako relativní změna, proto bez jednotek; p = 0,05), minimální vaskulární rezistence (minimal forearm vascular resistance - MVFR) klesla o 0,15 po losartanu a o 0,08 po atenololu (hodnoty vyjádřeny jako relativní změna, proto bez jednotek; NS), inzulinová senzitivita se významněji nezměnila po losartanu (z 12,6 na 11,1 l2/kg × mmol × min) ale klesla po atenololu (z 12,1 na 8,6 l2/kg × mmol × min).
Tepová frekvence v podstudii ICARUS vzrostla po losartanu z 68 na 72, a naopak klesla po atenololu z 69 na 61 (rozdíl mezi skupinami p < 0,0001). Hladina epinefrinu vzrostla v obou léčebných větvích již po 1 roce (p < 0,001), hladina norepinefrin se po roce nezměnila, po 3 letech mírně vzrostla (p = 0,05) v obou větvích. Autoři konstatují, že mezi losartanem a atenololem nenalezli rozdíl v ovlivnění sympatického nervového systému [8].
Ledvinné funkce, kyselina močová
Ve studii LIFE byly bedlivě sledovány i parametry renálních funkcí. Hladina draslíku činila 4,2 mmol/l na začátku studie u obou skupin nemocných a po 4 letech léčby losartanem 4,1 mmol/l a atenololem taktéž 4,1 mmol/l. Hladina kreatininu se u nemocných léčených losartanem změnila po 4 letech z 85,9 mmol/l na 97,0 mmol/l a u nemocných léčených atenololem z 85,2 mmol/l na 96,2 mmol/l (NS mezi skupinami). Rozdíl byl ve výskytu nové albuminurie, který byl po 4 letech 5% po losartanu a 6% po atenololu (absolutní rozdíl 80 pacientů, p = 0,0002). Vyšší výskyt albuminurie je částečně vysvětlitelný větším výskytem nového diabetes mellitus po atenololu (6 % vs 8 %, p = 0,001) [4].
Vstupní hodnota kyseliny močové byla nepříznivým prognostickým parametrem pro výskyt primárního cíle (úmrtí, CMP, IM), p < 0,0001, při subanalýze podle pohlaví, byla tato závislost zjištěna pouze u žen, u mužů byl zjištěn pouze nevýznamný trend. Hladina kyselina močová vzrostla po atenololu o 44,4 μmol/l, zatímco po losartanu pouze o 17,0 μmol/l (p < 0,0001). Hladina hemoglobinu klesla po losartanu z 142,4 na 138,2 g/l, po atenololu z 142,5 na 141,0 g/l (p < 0,0001 mezi skupinami). Hladina kyseliny močové měla pozitivní korelaci jak s hemoglobinem, tak s kreatininem [10].
Natriuretické peptidy
Natriuretické peptidy byly sledovány 6 měsíců po zahájení léčby u 183 nemocných. Nt-proANP poklesl z 1,125 na 1,060 pmol/l po losartanu (p < 0,001), ale vzrostl z 1,100 na 1,290 pmol/l po atenololu (p < 0,001). Nt-proBNP poklesl z 24,7 na 14,3 pmol/l (p < 0,001) po losartanu a stoupl z 20,0 na 22,1 pmol/l (p < 0,001). V dalších měsících se natriuretické peptidy výrazněji neměnily, od 6 do 48 měsíce byl statistický rozdíl mezi skupinami v Nt-proANP (p < 0,001) i v Nt-proBNP (p < 0,001) [16].
Fibrilace síní
Anamnézu fibrilace síní mělo 342 nemocných ve studii LIFE, z nich bylo 157 zařazeno do skupiny léčené losartanem a 185 atenololem [23]. Výsledky u nemocných s fibrilací síní ukazuje tab. 4.
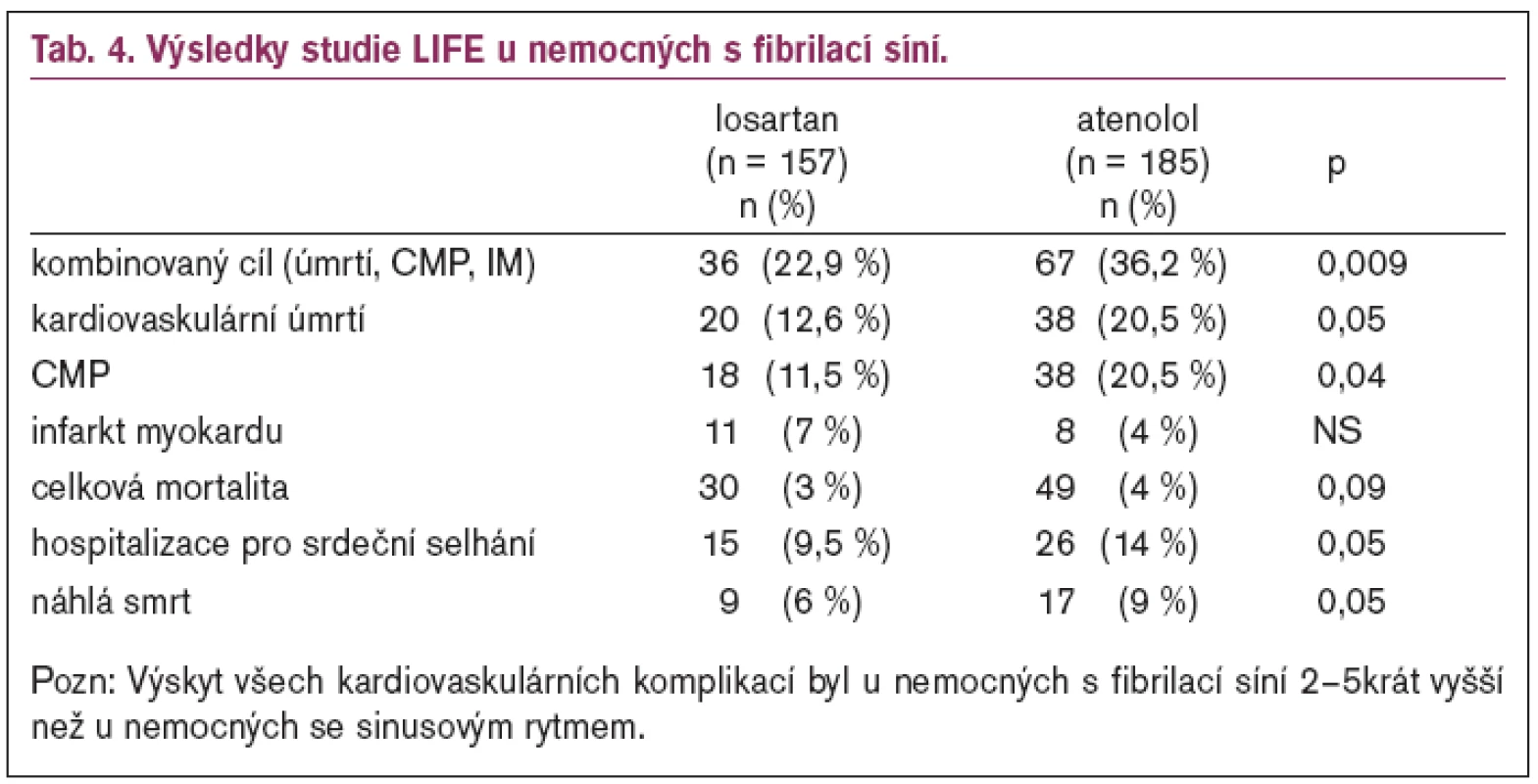
Pozn: Výskyt všech kardiovaskulárních komplikací byl u nemocných s fibrilací síní 2-5krát vyšší než u nemocných se sinusovým rytmem.
Na začátku studie mělo celkem 8 851 nemocných sinusový rytmus. U 150 (3,5 %) nemocných léčených losartanem a u 221 (5,3 %) nemocných léčených atenololem se vyskytla nová fibrilace síní v průběhu studie (p < 0,001) [24]. Lišila se i doba do vzniku fibrilace síní 1 709 dní u losartanu a 1 809 dní u atenololu (p = 0,06).
Tyto výsledky potvrzuje i nedávno publikovaná práce o nemocných s paroxyzmální fibrilací síní, u nichž kombinační léčba losartanem s amiodaronem snížila výskyt záchvatů fibrilace síní ze 41 % na 19 % (p = 0,006) i snížení velikosti levé síně (36,0 + 2,3 vs 35,0 + 2,4 mm, p < 0,001) oproti samotné léčbě amiodaronem [22].
Hypertrofie levé komory
Předmětem hlavního sdělení byla regrese hypertrofie levé komory podle zachycení na EKG (graf 5) a ta byla statisticky významně vyšší po losartanu (p < 0,0001) [4]. Pokles masy levé komory koreloval s úvodní hmotností levé komory a s poklesem systolického krevního tlaku [6].

Primární prevence
Celkem 6 886 nemocných ve studii LIFE nemělo anamnézu aterosklerotického onemocnění (ICHS, CMP, ICHDK atd.) a byli tedy v primární prevenci [5]. Primární cíl se vyskytl u 282 nemocných léčených losartanem a u 355 nemocných léčených atenololem (p = 0,008). U nemocných léčených losartanem bylo méně úmrtí z kardiovaskulárních příčin (103 vs 132, p = 0,09) i cévních mozkových příhod (125 vs 193, p < 0,001). Nižší byl i výskyt nového diabetes mellitus (173 vs 254, p < 0,001), nelišila se míra výskytu infarktu myokardu.
Shrnutí
Hlavní výsledky
(snížení primárního cíle a výskytu CMP bylo ve všech předdefinovaných podskupinách = ISH, DM, FiSi atd)
- losartan statisticky významně snížil primární cíl (úmrtí, CMP a IM) - p = 0,02
- losartan statisticky významně snížil CMP - p < 0,001
- losartan statisticky významně zabránil vzniku nového diabetes mellitus - p < 0,001
- losartan statisticky významně snižuje hypertrofii levé komory srdeční - p < 0,0001
Analýzy podskupin:
- Losartan snižuje periferní pulzní tlak více než atenolol (tento větší pokles byl především zřetelný u diabetiků).
- Losartan dosahuje lepší kontroly krevního tlaku u izolované systolické hypertenze než atenolol (větší pokles TKs a pulzního tlaku).
- Největší efekt losartanu byl pozorován u nemocných s nejvyšším pulzním tlakem.
- Losartan zabraňuje náhlé smrti u diabetiků statisticky významně více než atenolol (p = 0,03).
- Losartan má pozitivní/neutrální vliv na inzulinovou senzitivitu, atenolol ji v průběhu 3 let významně snížil.
- Losartan ve srovnání s atenololem snižuje významněji výskyt nové mikroalbuminurie.
- Losartan snižuje významně více hladinu kyseliny močové (p < 0,0001) a hemoglobinu (p < 0,0001). Hladina kyseliny močové je nepříznivým prognostickým parametrem (p < 0,0001).
- Losartan snižuje z dlouhodobého pohledu natriuretické peptidy, atenolol pak zvyšuje, což by mohlo svědčit pro výrazně lepší efekt losartanu v prevenci vzniku srdečního selhání.
- U pacientů s diabetes mellitus a/nebo izolovanou systolickou hypertenzí byl zaznamenán nižší výskyt infarktů myokardu při léčbě losartanem než atenololem.
- Losartan ve srovnání s atenololem snížil u nemocných s fibrilací síní statisticky významně primární cíl (p = 0,009), kardiovaskulární úmrtí (p = 0,05) i cévní mozkové příhody (p = 0,04), a měl by tedy být považován za lék prvé volby u nemocných s hypertenzí a fibrilací síní.
- Losartan statisticky významně zabránil vzniku nové fibrilace síní (p < 0,001).
- Losartan zabránil výrazněji primárnímu cíli (p = 0,008), cévním mozkovým příhodám (p < 0,001) i vzniku nového diabetes mellitus (p < 0,001) u nemocných bez anamnézy aterosklerotického onemocnění. Losartan by měl být lékem volby u nemocných s nekomplikovanou hypertenzí (v primární prevenci).
Závěry
Losartan má dnes 2 základní indikace: hypertenze a srdeční selhání [3,21,25].
Na základě doporučení Evropské společnosti pro hypertenzi a Evropské kardiologické společnosti - ESH/ESC [24], Americké diabetologické společnosti – ADA [1] a doporučení České společnosti pro hypertenzi - ČSH [3] je losartan lékem prvé volby u hypertenze doprovázené:
- diabetes mellitus 2. typu
- hypertrofií levé komory
- Mikroalbuminurií či proteinurií
- intolerancí ACEI (při indikaci pro ACEI = ICHS, srdeční selhání atd).
Na základě studie LIFE můžeme tyto indikace rozšířit a losartan považovat za lék prvé volby u nemocných s hypertenzí a:
- v případě nekomplikované hypertenze (primární prevence) = bez anamnézy aterosklerotického onemocnění (ICHS, ICHDK)
- s fibrilací síní
- s hyperurikemií
- s metabolickým syndromem
- s izolovanou systolickou hypertenzí
- s vysokým pulzním tlakem
Podporováno VVZ 0021 622 402.
Doručeno do redakce 15. 8. 06
Přijato k otištění po recenzi 13. 9. 06
prof. MUDr. Jindřich Špinar, CSc., FESC1
prof. MUDr. Jiří Vítovec, CSc., FESC2
1 Interní kardiologická klinika LF MU a FN Brno, pracoviště Bohunice
2 I. interní kardioangiologická klinika LF MU a FN U svaté Anny, Brno
Zdroje
1.American Diabetes Association. Diabetic Nefropathy. Diabetes Care 2002; 25 (Supp 1): 85-89.
2.Brenner BM, Cooper ME, Zeeuw D for the RENAAL investigators. RENAAL: Reduction of Endpoints in NIDDM with the Angiotensin II Antagonist Losartan. Effects of Losartan on renal and cardiovascular outcomes in patients with type 2 diabetes and nephropathy. N Engl J Med 2001; 345: 861-869.
3.Cífková R, Horký K, Widimský J sr et al. Doporučení diagnostických a léčebných postupů u arteriální hypertenze – verze 2004. Doporučení České společnosti pro hypertenzi. Vnitř Lék 2004; 50: 709-722.
4.Dahlof B, Devereux RB, Kjeldsen SE for the LIFE investigators. Cardiovascular morbidity and mortality in the Losartan Intervention For Endpoints reduction in hypertension study (LIFE): a randomised trial against atenolol. Lancet 2002; 359: 995-1003.
5.Dewereux RB, Dahlof B, Kjeldsen SE et al. Effects of losartan or atenolol in hypertensive patients without clinically evident vascular disease: a substudy if the LIFE randomised trial. Ann Intern Med 2003; 139: 169-177.
6.Dewereux RB, Wachtel K, Gerds E et al. Prognostic significance of left ventricula mass change during treatment of hypertension. JAMA 2004; 292: 2350-2356.
7.Dickstein K, Kjekshus J and OPTIMAAL Study Group. Effects of losartan and captopril on mortality and morbidity in high-risk patients after acute myocardial infarction: the OPTIMAAL ransomised trial. Lancet 2002; 360: 752-760.
8.Fossum E, Olsen MH, Hoieggen A et al. Long-rem plasma catecholamines in patients with hypertension and left ventricular hypertrophy treated with losartan or atenolol: ICARUS a LIFE substudy. J Hum Hypertens 2004; 18: 375-380.
9.Fyhrquist F, Dahlof B, Devereaux RB et al. Pulse pressure and effects of losartan or atenolol in patients with hypertension and left ventricle hypertrophy. Hypertension 2005; 45: 580-585.
10.Hoieggen A, Alderman MH, Kjeldsen SE et al. The impact of serum uric acid on cardiovascular outcomes in the LIFE study. Kidney Int 2004; 65: 1041-1048.
11.Kjeldsen SE, Dahlof RB, Julius S et al. Effect of losartan on cardiovascular morbidity and mortality in patients with isolated systolic hypertension and left vetricle hypertrophy: a Losartan intervention for Endpoint reduction (LIFE) study. JAMA 2002; 288: 1491-1498.
12.Kjeldsen SE, Lyle PA, Kizer JR et al. The effects of losartan compared to atenolol on stroke in patients with isolated systolic hypertension and left ventricle hypertrophy. The LIFE study. J Clin Hypertens 2005; 7: 152-158.
13.Lindholm LH, Dahlof B, Edelman JM et al. Effect of losartan on sudden cardiac death in people with diabetes: data from LIFE study. Lancet 2003; 362: 19-20.
14.Lindholm LH, Ibsen H, Dahlof B et al. Cardiovascular morbidity nad mortality in patients with diabetes in the Losartan Intervention for Endpoints reduction in hypertension study (LIFE): a randomised trial against atenolol. Lancet 2002; 359: 1004-1010.
15.Olsen MH, Fossum E, Hoieggen A et al. Long term treatment with losartan versus atenolol improves insulin sensitivity in hypertension: ICARUS, a LIFE substudy. J Hypertens 2005; 23: 891-898.
16.Olsen MH, Wachtel K, Tuxen C et al. Opposite effects of losartan and atenolol on natriuretic peptides in patients with hypertension and left ventricle hypertrophy: a LIFE substudy. J Hypertens 2005; 23: 1083-1090.
17.Pitt B, Poole-Wilson PA, Segal R et al on behalf of the ELITE II Investigators: ELITE II (Effects of Losartan Versus Captopril on Mortality in Patients With Symptomatic Heart Failure). Lancet 2000; 355: 1582-1587.
18.Poulter NR for the ASCOT investigators. Role of blood pressure and other variables in the differential cardiovascular event rate noted in the Anglo-Scandinavian Cardiac Outcomes Trial-Blood Pressure Lowering Arm (ASCOT-BPLA). Lancet 2005; 366: 907-913.
19.Špinar J, Vítovec J. AII antagonisté vytáhli trumfové eso – studie LIFE a SCOPE. Cor Vasa 2002; 44: 537-540.
20.Vítovec J, Špinar J. Antagonisté receptoru AT1 pro angiotenzin II(ARB) v léčbě hypertenze STUDIE LIFE. Klin Farmakol Farm 2003; 17: 43-45.
21.Vítovec J, Špinar J. Mohou blokátory receptorů pro angiotenzin II (AIIA) nahradit v léčbě srdečního selhání inhibitory ACE? Cor Vasa 2003; 45: 169-170.
22.Yin Y, Dalal D, Liu Z et al. Prospective randomised study comparing amiodarone vs amiodarone plus losartan vs amiodarone plus perindopril for the prevention of atrial fibrillation in patients with lone paroxysmal atrial fibrillation. EHJ 2006; 27: 1841-1846.
23.Wachtel K, Hornestam B, Lehto M et al. Cardiovascular morbidity and mortality in hypertensive patients with a history of atrial fibrillation: the Losartan Intervention For Endpoint reduction in hypertension (LIFE) study. J Am Coll Cardiol 2005; 45: 705-711.
24.Wachtel K, Lehto M, Gerdts E et al. Angiotensin II receptor blocker reduces new oncet atrial fibrillation and subsequent stroke compared to atenolol: the Losartan Intervention For Endpoint reduction in hypertension (LIFE) study. J Am Coll Cardiol 2005; 45: 712-719.
25.Zanchetti A for the guidelines committee. 2003 European Society of Hypertension – European Society of Cardiology guidelines for the management of arterial hypertension. J Hypertens 2003; 21: 1011-1023.
Štítky
Dětská kardiologie Interní lékařství Kardiochirurgie KardiologieČlánek vyšel v časopise
Kardiologická revue – Interní medicína

2006 Číslo 3
Nejčtenější v tomto čísle
- Defekt septa síní
- Neinvazivní vyšetření u arteriální hypertenze
- Losartan – víc než pokles krevního tlaku
- Dálkové monitorování implantabilních kardiostimulátorů a kardioverterů-defibrilátorů
