Trombolytická terapie akutní okluze a. centralis retinae
Thrombolytic therapy of acute central retinal artery occlusion
Arteria centralis retinae is the main retinal supply artery and is an ending branch of arteria ophthalmica. Acute ischemia of the retina, papilloedema and retinal cell necrosis develop in patients in whom a thrombus or embolus occlude this artery. Early diagnosis and treatment are crucial for restitution of the ocular function and maintenance of patient's quality of life. Modern fibrinolytic and endovascular therapy provides a very good treatment approach for patients with this disorder. The aim of the present paper is to compare conservative therapy and modern treatment based on own experiences.
Keywords:
a. centralis retinae – thrombolytic therapy – visual acuity
Autoři:
O. Dostál; Z. Dubská; L. Skalická; D. Karetová; Z. Kovařík; J. Dvořák
; A. Linhart; B. Kalvodová
Vyšlo v časopise:
Kardiol Rev Int Med 2010, 12(4): 175-178
Kategorie:
Angiologické sympozium
Souhrn
Arteria centralis retinae zásobující sítnici je konečnou větví a. ophtalmica a ta je první intrakraniálně odstupující větví z a. carotis interna po vstupu skrze bazi lební. Při postižení této tepny trombotickým nebo embolizačním uzávěrem se rozvíjí akutní ischemie sítnice, edém papily zrakového nervu a nekróza světločivých buněk. Včasné rozpoznání a zahájení terapie vede k obnovení funkce oka, a tak i zachování stávající kvality života. Analogicky s podobným postižením cévního systému v jiných lokalizacích začala být v posledních letech využívána i v této lokalizaci fibrinolytická a endovaskulární léčba. Autoři ve sdělení srovnávají výhody a nevýhody konzervativní a moderní trombolytické léčby a uvádějí recentní zkušenosti z vlastního pracoviště.
Klíčová slova:
a. centralis retinae – trombolytická léčba – zraková ostrost
Úvod
Diagnóza akutní okluze a. centralis retinae (centralis retinae acute occlusion – CRAO) je známá již od roku 1859, kdy byla poprvé popsána Von Graefem [1]. A. centralis retinae je konečnou větví a. ophthalmica zásobující sítnici a ta je první intrakraniálně odstupující větví z a. carotis interna po vstupu skrze bazi lební. Retinální artérie vstupuje cca 1–1,5 cm za očním bulbem do zrakového nervu, s nímž se dostává do sítnice a vystupuje na papile zrakového nervu (v jeho cévní brance). Větve této tepny jsou terminální, nemají anastomózy s jinými tepnami, proto jejich uzávěr mívá tak závažné následky. CRAO je analogií akutního koronárního syndromu, akutní kritické končetinové ischemie a akutní ischemické cévní mozkové příhody.
Incidence je v literatuře popisována nízkým číslem 0,85/100 000 obyvatel [2]. Skutečná incidence je však jistě výrazně vyšší. K poddiagnostikování přispívá to, že je na diagnózu málo pomýšleno a také průběh onemocnění: v počátečních fázích okluze ještě nemusí být ischemie na sítnici zcela rozvinuta, naopak při delším odstupu přetrvává porucha zraku a edém papily, i když je již obnovena perfuze sítnice. Přes relativně nízkou incidenci diagnózy je právě včasné rozpoznání onemocnění a bezprostřední indikace ke komplexní, občas i invazivní terapii nadějí k obnovení zraku, a tak zachování stávající kvality života. Dle dostupných údajů se při konzervativní terapii vizus postiženého oka zlepšuje cca u 15 % (6–49 %) pacientů [3]. V literatuře jsou popsány i ojedinělé případy úplné obnovy vizu [4]. S nástupem éry fibrinolytické léčby u akutních koronárních syndromů v 60. letech 20. století začaly být postupně objevovány i další indikace k léčbě fibrinolytiky, jako jsou léčba plicní embolizace, akutní kritické končetinové ischemie, ischemické cévní mozkové příhody, ileofemorální trombózy a okluze centrální retinální artérie. Na rozdíl od velkého množství dat pro fibrinolýzu v jiných lokalizacích nebyly pro trombolytickou terapii CRAO do nedávné doby zveřejněny závěry ze žádné prospektivní randomizované studie. Léčba se tak, i v době medicíny založené na důkazech, opírá zejména o kazuistická sdělení a závěry z monocentrických retrospektivních sledování malých souborů pacientů.
Příčinou CRAO je nejčastěji trombóza in situ (60–75 %), druhou nejčastější příčinou je embolizace, zejména z kardiálního zdroje (20–25 %). Postižení karotického řečiště aterosklerózou, disekcí nebo velkobuněčnou arteritidou jsou příčinou CRAO relativně vzácně (2–10 %) [5]. Stejně tak vzácnou je i embolizace ateromových hmot z aortálního oblouku [6]. Důvodem, proč kardioembolizmus nebo ulcerovaná stenóza karotidy častěji způsobí ischemickou cévní mozkovou příhodu než CRAO, je anatomický odstup a. ophthalmica z vnitřní karotidy pod úhlem 90°. Větší emboly ze srdce a plátů putují krevním proudem častěji do přímého pokračování karotidy, zejména do a. cerebri media. Některé kazuistiky popisují CRAO po užívání anabolických steroidů [7] jako iatrogenní příčinu po embolizaci juvenilního nasopharyngeálního angiofibromu polyvinyl alkoholem při neznámé anatomické komunikaci mezi embolizovanou větví a. carotis externa a a. carotis interna [8] nebo po intravitreální injekci ranibizumabu (inhibičního vaskulárního endoteliálního faktoru) u pacientů s diabetickým makulárním edémem [9].
Podle rozsahu ischemie se dělí CRAO na kmenovou arteriální okluzi a okluzi větví centrální retinální artérie.
K uzávěru a. centralis retina nemusí docházet vždy jen náhle. Může dojít k postupné okluzi při aterosklerotických změnách sítnicových cév. Jde o chronický ischemický syndrom, který není předmětem tohoto sdělení.
Na tomto místě ještě připomeneme hodnocení zrakové ostrosti. Nejužívanějším způsobem je vyšetření pomocí Snellenových optotypů, světelných tabulí s písmeny, čísly, znaky nebo obrázky, které jsou uspořádány v řadách od největšího nahoře k nejmenším dole. Velikost znaků je standardizovaná tak, že je zdravé oko přečte vždy z určité vzdálenosti (největší písmeno z 60 m, další řádek z 36 m, dále: 24, 18, 12, 9, 6 m). Vzdálenost, na kterou by zdravé oko mělo řádek přečíst, je udávaná na levé části tabule za každým řádkem. Vizus je udávaný buď číslem řádku, který nemocný ještě bez chyby přečte, nebo poměrem skutečné vyšetřované vzdálenosti (v čitateli) k hodnotě udávané za řádkem (ve jmenovateli). Normální hodnota vizu je 1,0 (oko přečte ze vzdálenosti 6 m sedmý horní řádek, za kterým je napsáno číslo 6, tedy 6/6 = 1,0). Čím nižší číslo, tím horší zraková ostrost. Jako kritérium úspěchu jsou ve studiích nejčastěji užívány dvě hodnoty: horní čtvrtý řádek, tedy 6/18 = 0,33, nebo přísnější pátý až šestý horní řádek, tedy 6/12–9, tedy 0,5–0,66.
Konzervativní vs fibrinolytická léčba
Konzervativní, tedy nefibrinolytická léčba, zahrnuje řadu farmakologických a oftalmochirurgických postupů, které mají za cíl zlepšení perfuze okysličenou krví zejména v oblasti centrální části retinální artérie a obnovit přísun kyslíku do oblasti fovea centralis, tedy do místa největší koncentrace světločivých buněk a tudíž místa nejostřejšího vidění. Z experimentů na zvířatech (makak rhesus) víme, že retinální buňky přežívají při ischemii cca 120–240 min. To však platí v případě absolutní ischemie. V praxi je naděje na záchranu světločivých buněk o něco větší, málokdy i při okluzi centrální retinální artérie vzniká úplná ischemie. Je udáván interval kolem 12–24 hodin, některými autory dokonce až 72 hodin [10]. Přesto zde hraje časnost intervence svou nezastupitelnou roli. Snahou je také co nejdříve redukovat edém papily a zrakového nervu. Konzervativních přístupů je celá řada (blíže viz tab. 1).
![Konzervativní léčba akutní CRAO [podle 6].](https://www.kardiologickarevue.cz/media/cache/resolve/media_object_image_small/media/image/ad4e1b0c71754f64202f23be28d26b32.jpg)
Trombolytická terapie využívá podání látek (fibrinolytik), které přímo a hlavně rychle rozpouští krevní sraženinu v centrální retinální arterii a v retinální žíle, která bývá často současně také postižena. Způsoby aplikace jsou dva, systémová (poprvé použita v roce 1966) anebo lokální intraarteriální aplikace pomocí speciálního katetru zaklíněného v a. ophthalmica (poprvé popsána v roce 1984).
Indikace ani kontraindikace (tab. 2) [11] použití trombolytické léčby u CRAO nejsou z dostupných literárních údajů zcela jednoznačné. Příčinou je absence dostatečného počtu prospektivních randomizovaných studií. Obecně platí, že za úplné kontraindikace jsou považovány i takové stavy, které jsou v kardiologii nebo angiologii považovány jen za kontraindikace relativní. Otázkou je délka časového okna, do kdy je vhodné a bezpečné trombolytikum podat (u různých autorů široké rozpětí terapeutického okna od 4,5 hod až po 20 hod), a shoda nepanuje ani v užití jednotlivých způsobů aplikace. Postupy se odvozují z experimentálních dat na zvířatech, malých kazuistických souborů a aproximací ze zkušeností z léčby trombembolického postižení v jiných lokalizacích, zejména centrálního nervového systému. To, na čem se většina literárních dat shoduje, je délka následné kombinované antikoagulační a antiagregační léčby. Léčba oběma lékovými skupinami současně by měla probíhat po dobu pěti dní, dále se pokračuje jen samotnými antiagregancii ve standardním dávkování.
![Kontraindikace systémové trombolytické léčby pro léčbu CRAO [podle 11].](https://www.kardiologickarevue.cz/media/cache/resolve/media_object_image_small/media/image/3755091564aa3ef813633b783a02ec3b.jpg)
Problémem je, že neexistuje studie, která by randomizovala statisticky signifikantní počet pacientů do tří větví (konzervativní léčba, systémové podání trombolytika a lokální intraarteriální aplikace), a tak současné způsoby léčby za srovnatelných podmínek navzájem porovnala.
Porovnání efektu konzervativní a lokální intraarteriální aplikace trombolytika řeší v poslední době dvě studie. První Arnolda a kolektivu [5] probíhala mezi léty 1998 až 2004 a zařadila retrospektivně 56 nemocných. 37 pacientům (66,1 %) byla podána trombolytická léčba a 19 pacientům byla poskytnuta maximální konzervativní terapie. Z endovaskulární léčby byli pochopitelně exkludováni pacienti s významnou stenózou vnitřní karotidy (pro přílišné riziko embolizace při manipulaci v místě stenózy katetrem a vodičem), CT muselo vyloučit intrakraniální krvácení a maximální délka symptomů musela být do šesti hodin. Použitým trombolytikem byla urokináza a k bolusové aplikaci byl použit mikrokatetr Fast Tracker 18. Za kritérium úspěchu považovali autoři dosažení vizu na postiženém oku nad 0,6. Tohoto parametru zrakové ostrosti dosáhlo 22 % pacientů léčených trombolyticky, ale žádný pacient v konzervativně léčené větvi (p = 0,04). Z podrobnější analýzy dat vyplynulo, že jediným příznivým prognostickým faktorem pro úspěch léčby urokinázou byl nižší věk pacienta.
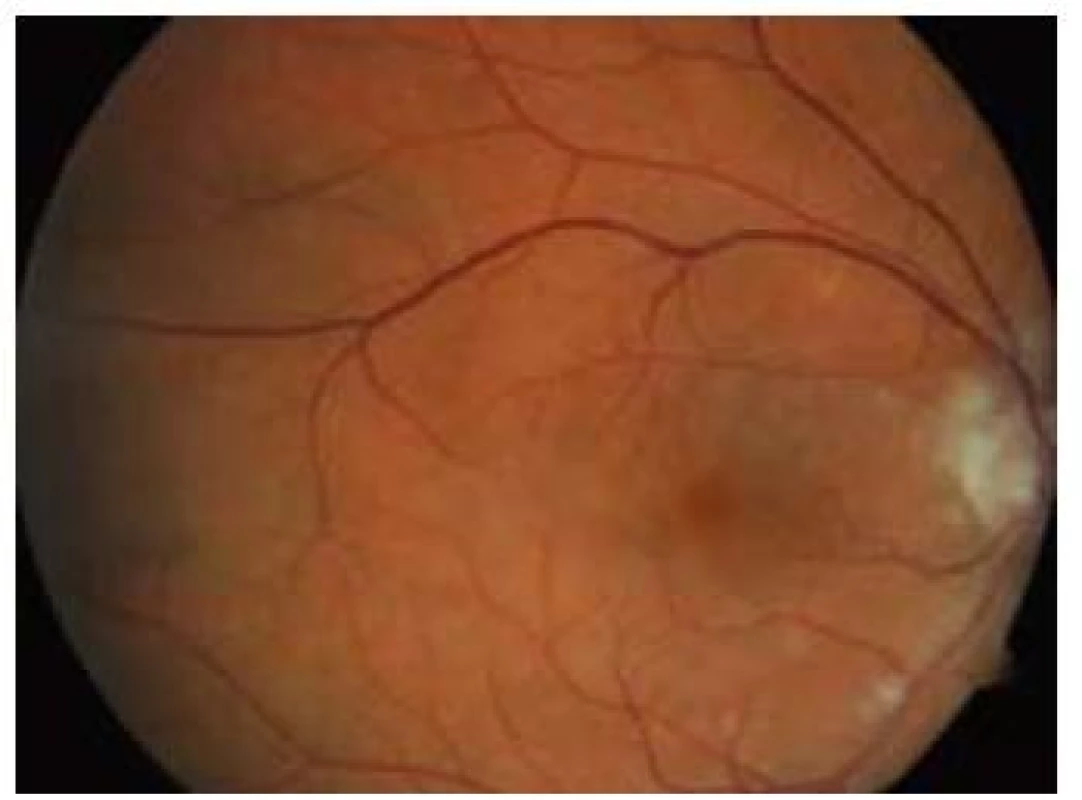
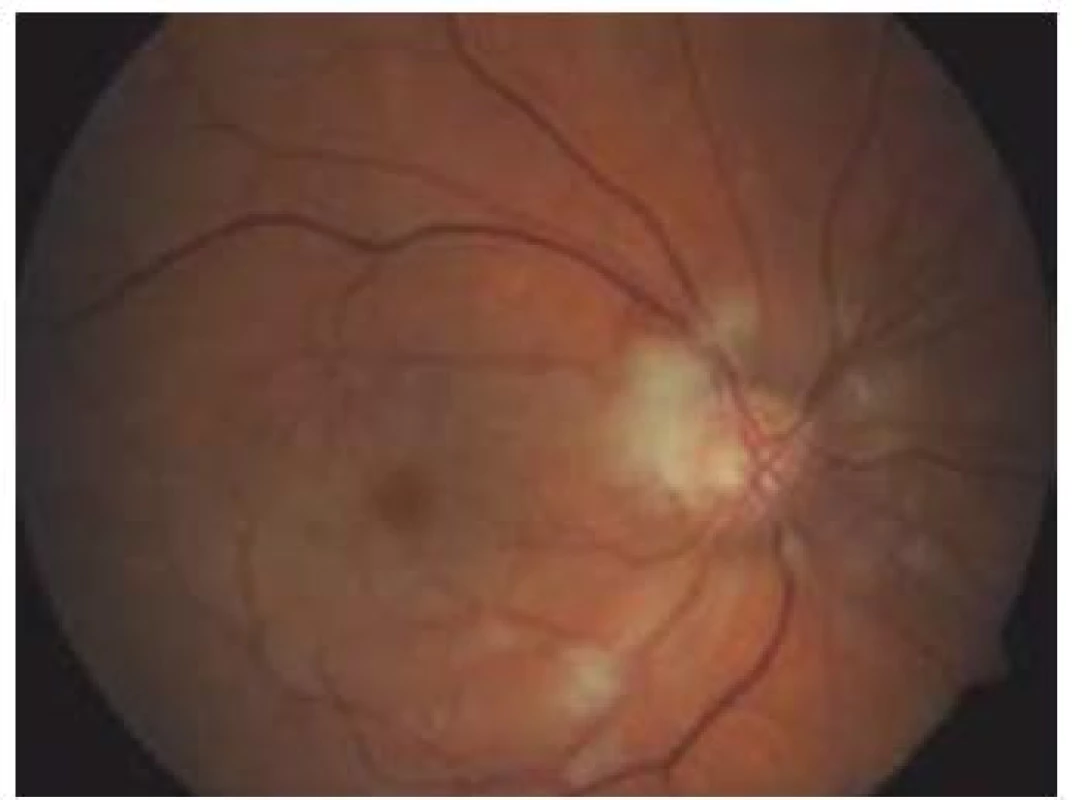
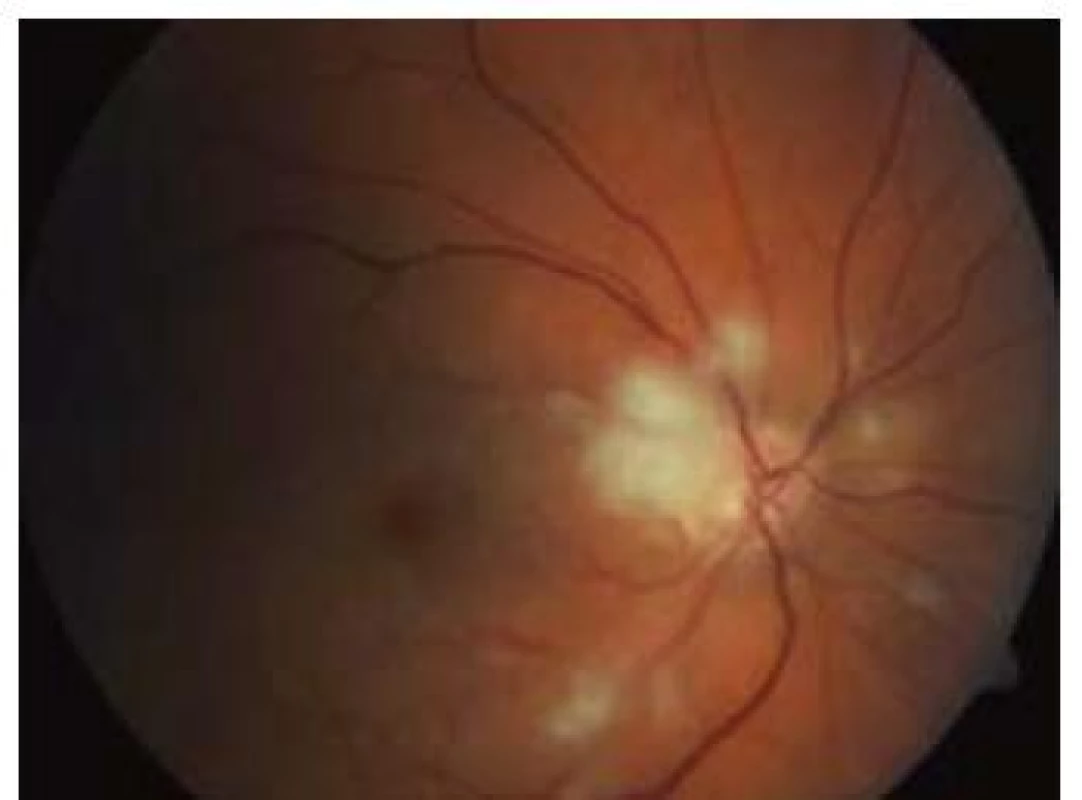
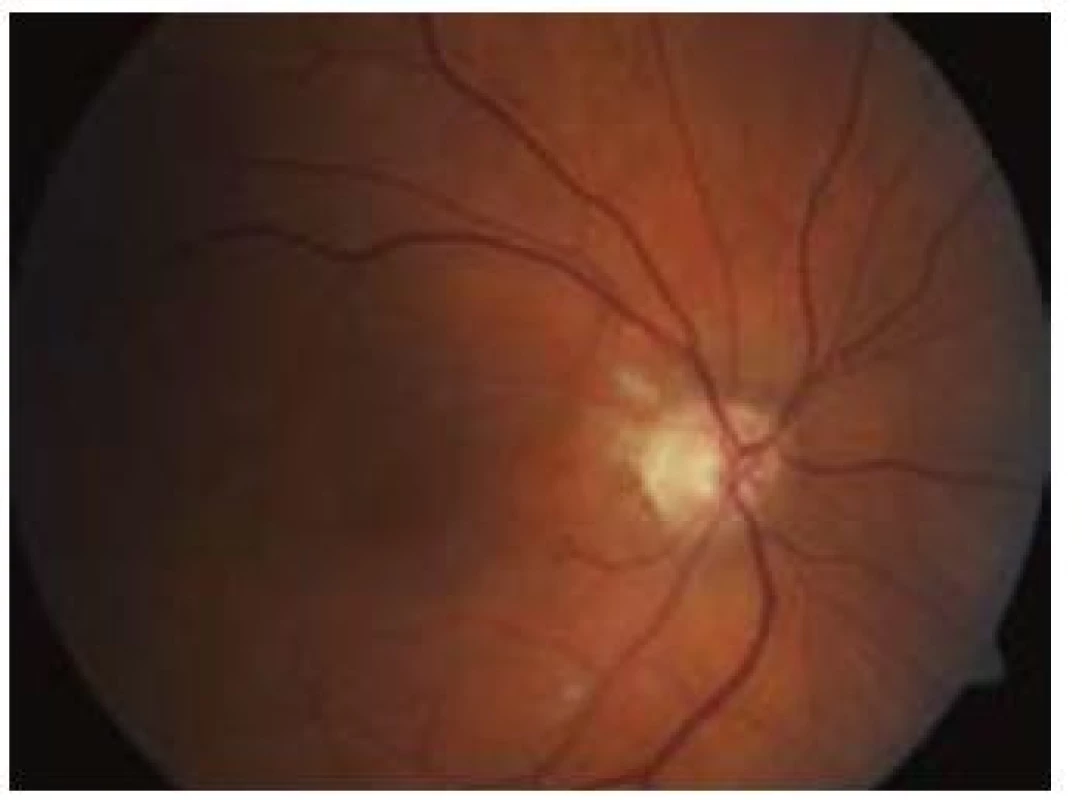
Zároveň byla v této studii zhodnocena i klinická a anamnestická data, která jednoznačně prokazují, že běžné rizikové faktory, jak je známe z aterosklerotického postižení tepenného řečiště v jiné lokalizaci, zde neplatí. Rizikovými faktory nejsou ani mužské pohlaví, diabetes, anamnéza kouření, hypercholesterolemie a systémová hypertenze. Tento nález svědčí ve velké míře pro jinou než aterosklerotickou etiologii okluze, tedy nejspíše pro trombózu in situ.
Práce Arnolda byla průlomová v tom, že jako první doložila příznivější efekt podání trombolytika ve srovnání s konzervativní léčbou a že potvrdila předpokládaný maximální benefit endovaskulární léčby při včasném podání a krátkém terapeutickém oknu.
Druhou studií, která posuzuje stejnou problematiku, je studie EAGLE (the European Assessment Group for Lysis in The Eye Study). Jde zatím o jedinou prospektivní randomizovanou multicentrickou studii. Studie byla pečlivě připravena tak, aby přinesla jednoznačné výsledky a co nejvíce odpovídala reálné praxi. Nepřinesla však zdaleka takové výsledky, jaké odborná veřejnost očekávala. Původně měla probíhat v 16 centrech ve Švýcarsku, Německu a Rakousku, kde jsou s fibrinolytickou léčbou největší zkušenosti. Nábor začal v září roku 2002 a ukončení bylo v plánu v roce 2006. Autoři chtěli do každé z větví randomizovat po 200 pacientech, nicméně v dubnu roku 2005 bylo randomizováno jen 47 nemocných. Okno pro podání trombolytika bylo 20 hod a zraková ostrost před zahájením konzervativní nebo endovaskulární léčby musela být < 0,5. Používaným fibrinolytikem byla altepláza. Primárním cílem bylo zhodnocení vizu až po jednom měsíci, protože z klinického pozorování je známé, že první efekt trombolytické léčby je sice patrný již po prvních 12 hod, kdy se obnovuje perfuze postiženou tepnou, nicméně ke zlepšování vizu dochází ještě v průběhu prvního měsíce, kdy regreduje edém papily zrakového nervu [12]. Druhotným cílem bylo porovnání bezpečnosti obou metod.
Studie byla předčasně ukončena po první interní analýze v roce 2007, výsledky však byly zveřejněny teprve nedávno. Zařazeno bylo v devíti centrech celkem 84 pacientů (40 do větve léčené konzervativně, 44 do větve s lokálním podáním trombolytika). Analyzována byla data od 82 pacientů. Věkové rozmezí nemocných bylo 18–75 let. Průměrná doba od začátku sympto-mů do zahájení léčby byla 10,99 +/- 5,49 hod v konzervativní a 12,78 +/- 5,77 hod v trombolytické větvi. Ke klinickému zlepšení (zraková ostrost zlepšena o > 0,3 proti vstupní hodnotě) došlo u 60 % pacientů léčených konzervativně a u 57,1 % pacientů léčených trombolytikem (p = 0,69), v primárním cíli tedy nebyl signifikantní rozdíl. Dramatický rozdíl byl ale v komplikacích, které byly zaznamenány u 13 pacientů (37,1 %) v agresivně léčené větvi, oproti dvěma pacientům (4,3 %) v konzervativní větvi. Komplikace připadaly jak na vrub krvácivým komplikacím po podání rt-PA, tak i ischemickým iktům a lokálním komplikacím [13]. Sami autoři tak pro četnost komplikací lokálního podání trombolytika tento způsob léčby v managementu péče o pacienta s CRAO nedoporučují [14].
Srovnáním efektu a bezpečnosti systémové žilní a lokální intraarteriální trombolýzy pro akutní CRAO se zabývá práce Biousse a kolektivu z roku 2007 [6]. V tomto přehledném článku jsou hodnocena data z celkem 35 studií a sdělení, která se objevila v anglicky psané literatuře za posledních 30 let. Hodnocení se týkalo celkem 352 pacientů. Užívána byla tři fibrinolytika (za první generaci streptokináza a urokináza užívaná zejména v USA, jako trombolytikum druhé generace altepláza užívaná v Evropě). 103 pacientům byla podána trombolýza systémově (29,3 %), 249 pacientů (70,7 %) bylo léčeno endovaskulárně lokálním podáním trombolytika cestou a. ophtalmica. Zlepšení vizu bylo hodnoceno na Snellenových optotypech jako rozpoznání čtvrtého horního řádku (0,33). Tohoto výsledku bylo dosaženo u 50 (48,5 %) pacientů ve skupině léčených systémově ve srovnání s 87 (34,9 %) pacienty ve skupině s intraarteriální aplikací trombolytika. Pravdou je, že v případě systémové léčby bylo k aplikaci přistoupeno většinou dříve (do 12 hod od vzniku příhody), intraarteriální podání bylo nezřídka až po 12 hod od vzniku příhody a v některých pracích dokonce až po 20 hod. Intraarteriální podání bylo většinou vnímáno jako jakási „rescue technika“ při dlouhém odstupu zahájení léčby od začátku potíží. To, že jsou v souboru použita takto rozdílná časově terapeutická okna, činí data poněkud nekonzistentní. Souhrn ale dává jednoznačnou odpověď na četnost komplikací obou metod, tak jak je známe z použití pro cévní uzávěry i v jiných lokalizacích. V systémové větvi bylo více intrakraniálních (1,0 %) a systémových krvácení (velká 1,7 %). Metoda endovaskulární je spojena s komplikacemi souvisejícími s přístupem do tepenného systému (krvácení, hematom, pseudoaneuryzmata, AV fistule; 1,2–5,8 %) a s větší incidencí intrakraniální ischemie vlivem manipulace s vodiči a katetry skrze karotické řečiště (až 5,66 %) [15].
Vzácně může docházet k trombotické okluzi samotné vena retinae. I zde je jednoznačně patrný příznivý efekt systémového podání trombolytika. Prospektivní multicentrická studie ROLF (Retinal Vein Occlusion and Low-dose Fibrinolytic Therapy) hodnotí efekt léčby u 52 pacientů s touto diagnózou [16]. 41 pacientů bylo léčeno malou jednorázovou intravenózní dávkou alteplázy (50 mg) a zbytek nemocných byl léčen konzervativně. Po jednom roce došlo ke zlepšení zrakové ostrosti u 41 % pacientů léčených rt-PA oproti 21 % pacientů léčených konzervativně (p < 0,0001) a to bez závažné komplikace.
Vlastní zkušenosti
Na našem oddělení angiologické jednotky intenzivní péče jsme ve spolupráci s Oční klinikou VFN ošetřili fibrinolytickou léčbou od února 2010 do srpna 2010 tři pacienty s diagnózou CRAO. Jednalo se o dva muže a jednu ženu. Další tři pacienty jsme po vzájemné dohodě kontraindikovali k invazivní léčbě pro dlouhou anamnézu obtíží (48–78 hod). Podání trombolytika u všech tří pacientů proběhlo systémově a vždy byla použita altepláza. Dávka byla určena z váhy pacienta analogicky dávce užívané k léčbě ischemického iktu systémovou trombolýzou (Actilyse® 0,9 mg/kg). Bylo použito i stejné schéma (10 % vypočteného množství jako bolusové podání, zbývajících 90 % v průběhu hodinové infuze). Současně byla podávána infuze roztoku s heparinem k prodloužení APTT 1,5–2krát (tedy redukovaná dávka ve srovnání s dávkou užívanou k lokální intraarteriální nebo žilní trombolýze, kdy prodlužujeme APTT na 2–3násobek normy). Každý z pacientů měl před aplikací léčby provedeno nativní CT mozku, na lůžku sonografické vyšetření karotid a transtorakální echokardiografické vyšetření. Zhodnoceny byly standardní příjmové biochemické náběry, krevní obraz a rozšířené koagulační vyšetření. Pacient musel být hemodynamicky stabilní a nesměl mít v anamnéze onemocnění, které by bylo kontraindikací k podání fybrinolytika.
Průměrný věk pacientů byl 63,3 let (56–70), délka anamnézy od vzniku úplné okluze do aplikace léčby devět hodin (7–12). Dva pacienti měli současně okluzi v. centralis retinae. Všechny nemocné jsme zároveň léčili i podpůrnou konzervativní terapií (antikoagulace, antiagregace, statiny, vazodilatancia, léky k redukci intraokulárního tlaku). U jednoho z pacientů jsme museli před lytickou léčbou použít kombinovanou kontinuální intravenózní léčbu dekorigované arteriální hypertenze. Parciální efekt léčby byl u všech pacientů promptní, před dimisí všichni pacienti rozeznávali počet prstů na ruce vyšetřujícího ze vzdálenosti 1,5 metru. U dvou pacientů se při očních kontrolách zlepšila zraková ostrost nad hranici 0,6. Jedna pacientka kontrolní oční vyšetření v našem centru odmítla, vzhledem k vzdálenosti od místa svého bydliště. U jednoho z pacientů se zraková ostrost v centru zorného pole téměř upravila. Ke komplikacím u našich pacientů nedošlo.
Závěr
Diagnóza akutní retinální okluze není jednotkou možná tak vzácnou, jak vyplývá z některých literárních údajů. Na možnost CRAO je potřeba především myslet. Současné možnosti léčby dávají totiž postiženému při včasně provedené diagnóze velikou naději na obnovu zrakové ostrosti a tím i zachování kvality života. Kromě konzervativní léčby existují možnosti léčby fibrinolytické, ať už podané systémově nebo přímo intraarteriálně, které významně rozšiřují terapeutické spektrum. Z literatury vyplývá, že při konzervativní léčbě se vizus zlepší u cca 15–30 %, u lokálního podání trombolytika u cca 20–35 % pacientů, ovšem s významně vyšším rizikem krvácivých, ischemických a lokálních komplikací. Největší efekt s relativně nejmenším rizikem komplikací má podání trombolytika systémově, kdy je zlepšení vizu udáváno v rozmezí 40–63,7 % [17,18].
Oftalmolog musí diagnózu včas a správně provést. Dále je nezbytná konzultace o dalším postupu s angiologem nebo kardiologem. Tito specialisté musí znát možná rizika, profit, indikace a kontraindikace trombolytické léčby v této lokalizaci. To, co může výrazně urychlit zahájení kauzální léčby, je i rychlé a logisticky správné provedení nezbytných vyšetření (laboratorní vyšetření, CT mozku, UZ karotid a alespoň transtorakální echokardiografické vyšetření).
V současné době nemáme na našem pracovišti vlastní zkušenosti s intraarteriální trombolýzou cestou a. ophtalmica. Ve světle recentně zveřejněných závěrů studie EAGLE [13,14] ale budeme na našem pracovišti nadále preferovat systémovou aplikaci. Jednoznačné je, že fibrinolytická terapie má i přes své nesporné riziko velký význam [19] a je cestou, kterou by se v rámci těsnější mezioborové spolupráce měli společně oftalmologové a angiologové nebo kardiologové vydat.
Doručeno
do redakce 20. 9. 2010
Přijato
po recenzi 1. 11. 2010
MUDr.
Ondřej Dostál1
MUDr.
Zora Dubská, CSc.2
MUDr.
Lenka Skalická1
doc.
MUDr. Debora Karetová, CSc.1
MUDr.
Zdeněk Kovařík2
MUDr.
Jan Dvořák2
prof.
MUDr. Aleš Linhart, DrSc.1
doc.
MUDr. Bohdana Kalvodová, CSc.2
1II.
interní klinika kardiologie a angiologie 1.
LF UK a VFN, Praha
2Oční
klinika VFN a 1. LF UK, Praha
ondrejdostal@seznam.cz
Zdroje
1. Von Graefe A. Embolie der arteria centralis retinae als Urscahe plotzlicher Erblingdung. Arch Ophtalmol 1859; 5: 136–157.
2. Rumelt S, Dorenboim Y, Rehany U. Aggressive systematic treatment for central retinal artery occlusion. Am J Ophtalmol 1999; 128: 733–738.
3. Atebara NH, Brown GC, Cater J. Efficacy of anterior chamber paracentesis and Carbogen in treating acute nonarteritic central retinal artery occlusion. Ophtalmology 1995; 102: 2029–2034.
4. Perkins SA, Magargal LE, Augsburger JJ et al. The idling retina – reversible visual loss in central retinal artery obstruction. Ann Ophtalmol 1987; 19: 3–6.
5. Arnold M, Koerner U, Remonda L et al. Comparsion of intra-arterial thrombolysis with conventional treatment in patients with acute central retinal artery occlusion. J Neurol Neurosurg Psychiatry 2005: 76: 196–199.
6. Biousse V, Calvetti O, Bruce BB et al. Thrombolysis for acute central retinal occlusion. J Neuro Ophthalmol 2007; 27: 215–230.
7. Elikowski W, Grzybowski A, Małek M et al. Central retinal artery occlusion in a 21-year-old male amateur bodybuilder. Pol Merkur Lekarski 2010: 28: 462–465.
8. Ramezani A, Haghighatkhah H, Moghadasi H et al. A case of central retinal artery occlusion following embolization procedure for juvenile nasopharyngeal angiofibroma. Indian J Ophthalmol 2010; 58: 419–421.
9. Battaglia Parodi M, Iacono P, Cascavilla ML et al. Sequential anterior ischemic optic neuropaty and central retinal artery and vein occlusion after ranibizumab for diabetic macular edema. Eur J Ophthalmol 2010; 20: 17.
10. Duker JS, Brown GC. Recovery following acute obstruction of the retinal and choroidal circulations. A case history. Retina 1988; 8: 257–260.
11. Hattenbach LO, Kuhli-Hattenbach C, Scharrer I et al. Intravenous Thrombolysis With Low-dose Recombinant Tissue Plasminogen Activator in Central Retinal Artery Occlusion. Am J Ophtalmol 2008; 146: 700–706.
12. Pettersen JA, Hill MD, Demchuk AM et al. Intra-arterial Trombolysis for Retinal Artery Occlusion: The Calgary Expirience. Can J Neurol Sci 2005; 32: 507–511.
13. Schumacher M, Schmidt D, Jurklies B et al. EAGLE--Study Group. Central retinal artery occlusion: local intra-arterial fibrinolysis versus conservative treatment, a multicenter randomized trial. Ophthalmology 2010; 117: 1367–1375.
14. Wolf A, Schumacher M, Neubauer AS et al. European Assessment Group for Lysis in the Eye Studien Gruppe. Comparsion of supraselective intrarterial fibrinolysis with conservative therapy: use in patients with acute non-arteritic central retinal artery occlusion. Opthalmology 2010; 107: 799-805.
15. Gryzska, Freitag J, Zeumer H. Selective cerebral intrarterial DSA. Complication rate and control of risk factors. Neuroradiology 1990; 32: 296–299.
16. Hattenbach LO, Friedrich Arndt C, Lerche R et al. Retinal Vein Occlusion and Low-dose Fibrinolytic Therapy (R.O.L.F): a prospective randomized, controlled multicenter study of low-dose recombinant tissue plasminogen activator versus hemodilution in retinal vein oclussion. Retina 2009; 29: 932–940.
17. Vallée JN, Paques M, Aymard A et al. Combined central retinal arterial and venous obstruction: emergency opthalmic arterial fibrionylsis. Radiology 2002; 223: 351–359.
18. Kattah JC, Wang DZ, Reddy C. Intravenous recombinant tissue-type plasminogen activator thromolysis in treatment of central retinal artery occlusion. Arch Ophthalmol 2022; 120: 1234–1236.
19. Hazin R, Dixon JA, Bhatti MT. Thrombolytic therapy in central retinal artery occlusion: cutting edge therapy, standard of care therapy, or impractical therapy? Curr Opin Ophthalmol 2009; 20: 210–218.
Štítky
Dětská kardiologie Interní lékařství Kardiochirurgie KardiologieČlánek vyšel v časopise
Kardiologická revue – Interní medicína

2010 Číslo 4
Nejčtenější v tomto čísle
- Aortitis – zánět aortální stěny
- Trombolytická terapie akutní okluze a. centralis retinae
- Vzácná onemocnění popliteální tepny
- Malá aneuryzmata břišní aorty – blíží se čas změny našich postupů?
