Elektrokardiogram a kardiostimulace
Electrocardiogram and cardiac stimulation
Determining the electrical axis of the heart is the key to assessing the origin of the depolarisation wave. A normal heart axis is a vector ranging from – 30 degrees to +90 degrees. Pacing from the right ventricle apex pushes the electrical axis to the left (from – 30 degrees to more negative values). Pacing from the left ventricle moves the electrical axis to the right (from +90 degrees to positive values). Biventricular pacing leads to extreme axis deviation (from – 90 degrees to – 180 degrees). Placing a magnet over the pacemaker will cause an asynchronous pacing and thereby allows us to verify basic pacemaker functions. Placing a magnet over the implantable cardioverter-defibrillator will inhibit tachyarrhythmia therapy and can be used for temporary deactivation. Algorithms reducing right ventricular pacing allow temporary higher-grade atrioventricular blockades and thereby imitate pacing malfunction.
Keywords:
electrocardiography – pacemaker – implantable cardioverter defibrillator
Autoři:
M. Sepši; D. Pospíšil; M. Kozák
Působiště autorů:
Interní kardiologická klinika LF MU a FN Brno
Vyšlo v časopise:
Kardiol Rev Int Med 2017, 19(2): 132-137
Souhrn
Určení elektrické osy srdeční je klíčem k posouzení místa vzniku depolarizační vlny. Normální srdeční osa je vektor ležící v rozmezí od – 30° do +90° (někteří autoři uvádějí až +105°). Při stimulaci z hrotu pravé komory je elektrická osa srdeční posunuta doleva (od – 30° směrem do negativních hodnot), při stimulaci z levé komory je elektrická osa vychýlená doprava (od +90° směrem k pozitivním hodnotám). Při biventrikulární stimulaci leží srdeční osa obyčejně v oblasti mezi – 90° a – 180°. Při vyšetření pacienta s kardiostimulátorem lze využít funkci „magnet response“, která po přiložení magnetu nad přístroj umožní vnucenou stimulaci komor (nebo síní a komor), a tím ověření základních stimulačních funkcí kardiostimulátoru. Přiložení magnetu nad kardioverter-defibrilátor vypne léčbu tachyarytmií a lze ho využít k deaktivaci přístroje při akutní operaci. Algoritmy na snížení komorové stimulace mohou krátce dovolit i atrioventrikulární blokády vyššího stupně, a tím imponovat jako porucha stimulace.
Klíčová slova:
elektrokardiogram – kardiostimulátor – implantabilní kardioverter-defibrilátor
Úvod
Éra humánní kardiostimulace začala 8. října 1958, kdy Ake Senning a Rune Enquist implantovali první kardiostimulátor 43letému inženýrovi Arne Larssonovi v Karolinska Instituet ve švédském Stockholmu [1]. Od té doby došlo k zásadnímu rozvoji kardiostimulačních systémů – kardiostimulátory (PM) a implantabilní kardiovertery-defibrilátory (ICD) – se stávají běžnou součástí léčebné praxe. Obraz stimulovaného rytmu se na elektrokardiogramu (EKG) za dobu vývoje změnil: od výrazného stimulačního artefaktu následovaného QRS komplexem tvaru blokády levého raménka při stimulaci z hrotu pravé komory směrem k jiným podobám – při převažující stimulaci levé komory a při biventrikulární stimulaci. Cílem našeho přehledového článku je popsat základní obraz jednotlivých typů srdeční stimulace na běžném EKG.
Určení elektrické osy srdeční
Srdeční buňky se v průběhu kardiálního cyklu stávají elektricky aktivní, jejich postupnou aktivaci znázorňuje depolarizační vlna. Obraz této aktivace se na povrchu těla odráží na EKG. Dvanáctisvodové EKG zaznamenává elektrickou aktivitu srdce ve frontální rovině (končetinové svody) a v transverzální rovině (hrudní svody). Je dobré si uvědomit, že každá elektroda zaznamenává v daný moment sumu probíhajících proudů do jednoho výsledného vektoru. Každý svod má na srdce specifický pohled, směr orientace. Tento směr je reprezentován vektorem, který získáme zakreslením pomyslné čáry od záporné elektrody směrem ke kladné. Pokud je směr depolarizační vlny od záporné elektrody ke kladné, na EKG se zobrazí pozitivní výchylka, pokud má vlna opačný směr, zobrazí se výchylka negativní. Základní končetinové svody (I, II a III) byly použity Einthovenem pro záznam EKG již v roce 1903 [2]. Svorky – elektrody potřebné pro akvizici potenciálu pro tyto svody spolu tvoří takzvaný Einthovenův trojúhelník, který je rovnostranný – svod I má zápornou elektrodu na pravém rameni (ruka je při záznamu EKG prodloužením ramene) a kladnou na levém rameni, svod II má zápornou elektrodu na pravém rameni a kladnou elektrodu na levé noze a svod III má zápornou elektrodu na levém rameni a kladnou na levé noze. Goldberger publikoval v roce 1942 unipolární zapojení [3], kde jsou standardní končetinové svody zapojeny oproti zbylým dvěma tak, že kladný pól je vždy na dané končetině (aVL, aVF a aVR) a záporný je tvořen elektrickým středem Einthovenova trojúhelníku. Pokud svody I, II a III narýsujeme tak, aby měly společný počátek ve středu kružnice, získáme triaxiální referenční systém, pokud k nim přidáme i unipolární končetinové svody aVL, aVR a aVF, získáme hexaaxiální referenční systém (obr. 1). Kladný směr svodu I je reprezentován úhlem 0° (směřuje od středu vodorovně doleva z pohledu pacienta), další úhly po směru hodinových ručiček jsou kladné (II: +60°, aVF: +90°, III: +120°), proti směru hodinových ručiček jsou úhly záporné (aVL: – 30°, aVR: – 150°).
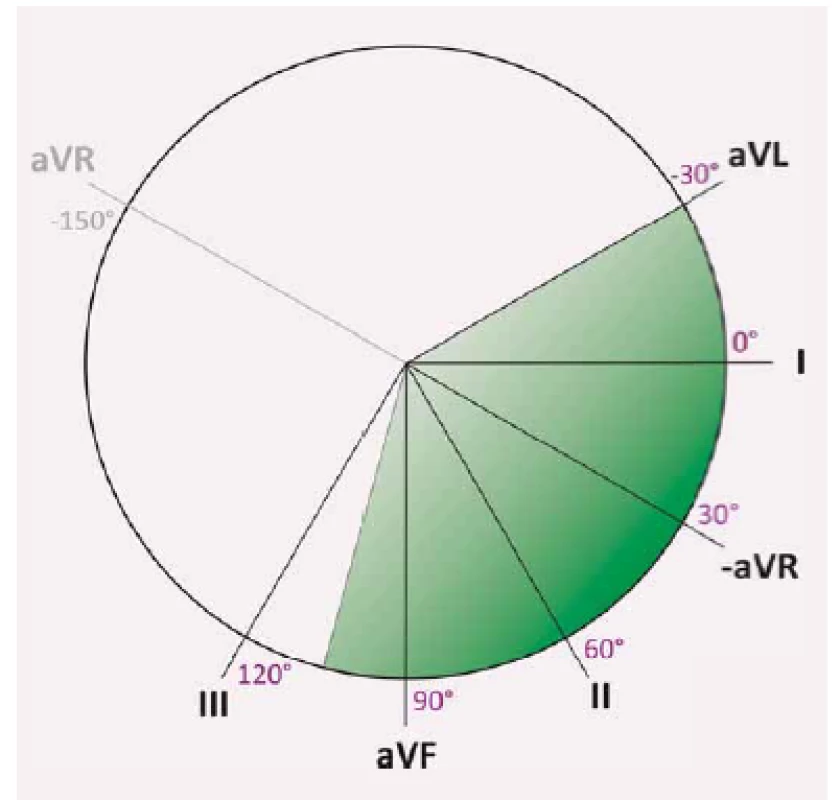
Směr získaný sumací vektorů depolarizace jednotlivých buněk během jedné srdeční revoluce se nazývá elektrickou srdeční osou. Tato elektrická osa se dá určit pro jednotlivé vlny a kmity EKG: vlnu P (depolarizace síní), QRS komplex (depolarizace komor) a vlnu T (repolarizace komor). V běžné praxi pod pojmem elektrická osa srdeční rozumíme osu QRS komplexu.
Normální srdeční osa je vektor ležící v rozmezí od – 30° do +90° (někteří autoři uvádějí až +105°). Vychýlení od – 30° směrem do negativních hodnot nazýváme vychýlením osy doleva, vychýlení od +90° (někteří autoři udávají +105°) směrem k pozitivním hodnotám nazýváme vychýlením osy doprava. Oblast mezi – 90° a – 180° (= +180°) nazýváme extrémním vychýlením (sklonem) osy srdeční doprava.
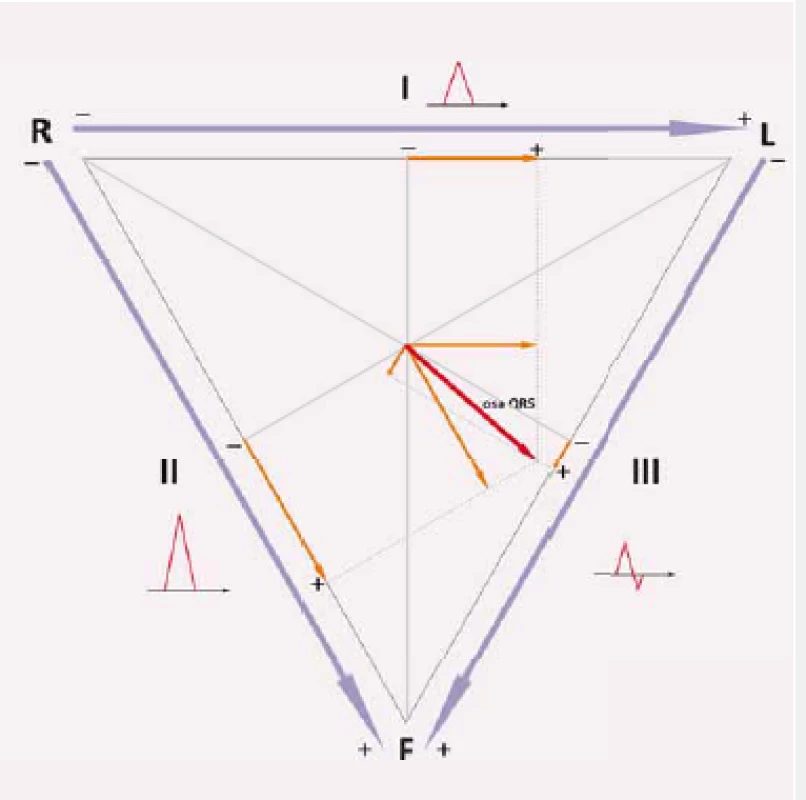
Stanovení elektrické srdeční osy ve frontální rovině pomocí vektorů promítnutých do Einthovenova trojúhelníku je základním postupem. Z 12svodového EKG vybereme QRS komplexy z končetinových svodů I, II a III a zakreslíme je do Einthovenova trojúhelníku. Zakreslujeme absolutní výchylku QRS komplexu (odečtení pozitivní a negativní části) (obr. 2). Pro zjednodušení lze vybrat pouze svody dva (např. I a II), jelikož zbývající svod je vždy dán již vlastní rovnostranností trojúhelníku.
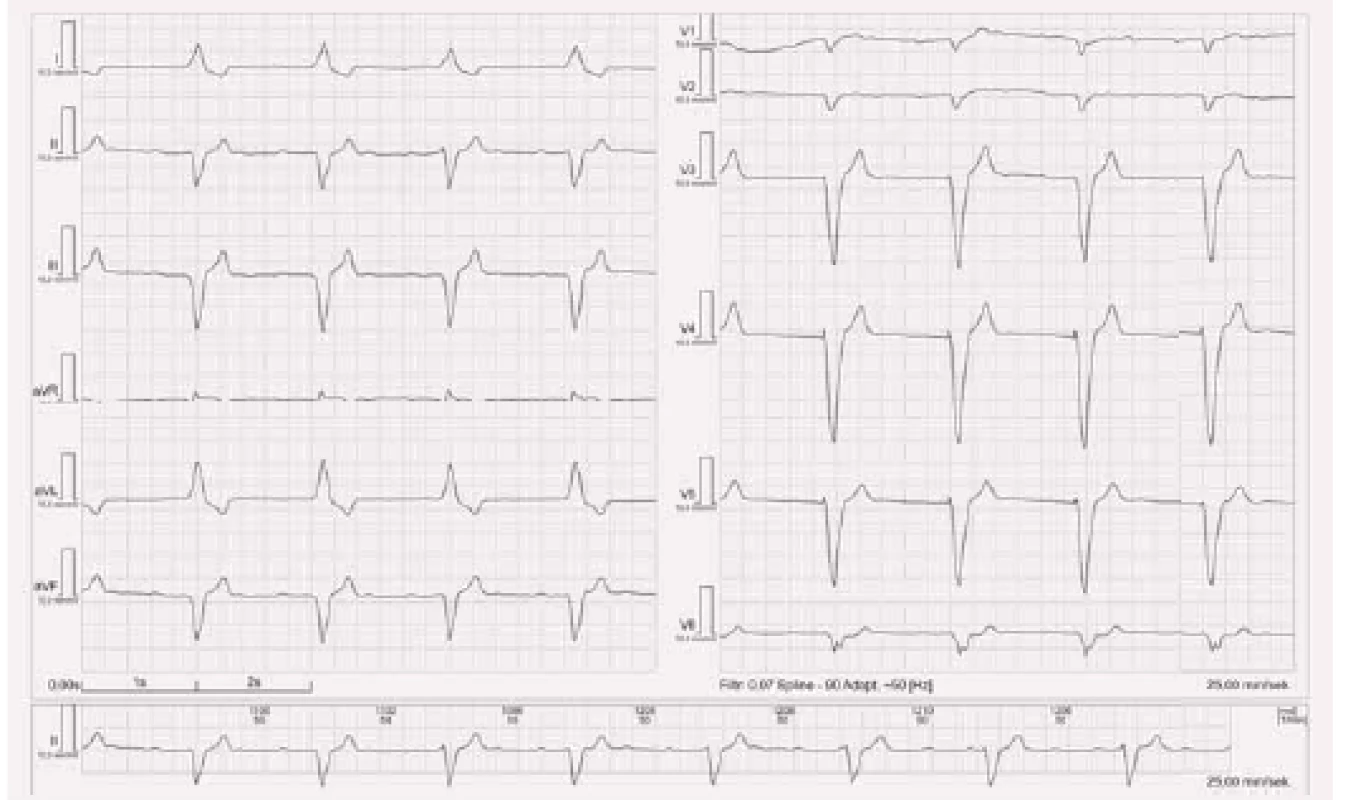
Jednodušší a pro praxi snadno použitelné je určení osy srdeční odhadem [4]. Při tomto způsobu najdeme svod, ve kterém je QRS komplex nejvíce izoelektrický (kladná a záporná výchylka jsou přibližně stejné). V takovém případě je osa na tento svod přibližně kolmá a zbývá určit, kterým směrem. Uvádíme postup stanovení el. osy u EKG z obr. 3. Nejvíce izoelektrický komplex najdeme ve svodu aVR. Ve svodu na něm kolmém (III) je výchylka QRS negativní, tedy výsledná srdeční osa bude směrovat opačným směrem jako svod III a bude přibližně – 60°, vychýlená doleva (ve skutečnosti je srdeční osa na tomto EKG – 63°).
EKG obraz stimulace
V případě, že elektrický impulz vychází z kardiostimulátoru, můžeme na EKG najít stimulační artefakt – „spike“. Tento artefakt bývá jasně viditelný, pokud je přístroj zapojen v unipolárním režimu (obr. 4) – jeden stimulační pól je obyčejně distální pól elektrody, druhý tvoří tělo kardiostimulátoru. V případě, že je stimulátor zapojen v bipolární konfiguraci – elektrický impulz se šíří mezi póly umístěnými na konci elektrody (obyčejně jsou od sebe vzdálené cca 10– 12 mm), proud prochází menším objemem svaloviny a stimulační impulz má tak na EKG podstatně nižší amplitudu nebo může zcela chybět (obr. 3, 4). Další omezení vychází z techniky záznamu – moderní EKG přístroje jsou digitální. Původní, staré, zaznamenávaly EKG analogově. Současné digitální přístroje pracují se záznamem na určité vzorkovací frekvenci a ostré signály, jako např. elektrický impulz kardiostimulátoru, nemusí být zobrazeny korektně. Kvalitnější přístroje by ovšem měly mít dostatečně vysokou vzorkovací frekvenci a stimulační artefakty (alespoň minimální) zobrazit.
EKG obraz stimulace z pravé komory
Stimulace z hrotu pravé komory má na EKG obraz blokády levého raménka Tawarova (obr. 3 a 4). Osa srdeční je posunuta doleva, obyčejně mezi – 30° a – 90°. Pokud má stimulovaný rytmus jinou osu, nejde při standardních anatomických poměrech o stimulaci z hrotu pravé komory. V případě polohy elektrody ve výtokovém traktu může být elektrická osa srdeční při stimulovaném rytmu zcela normální.
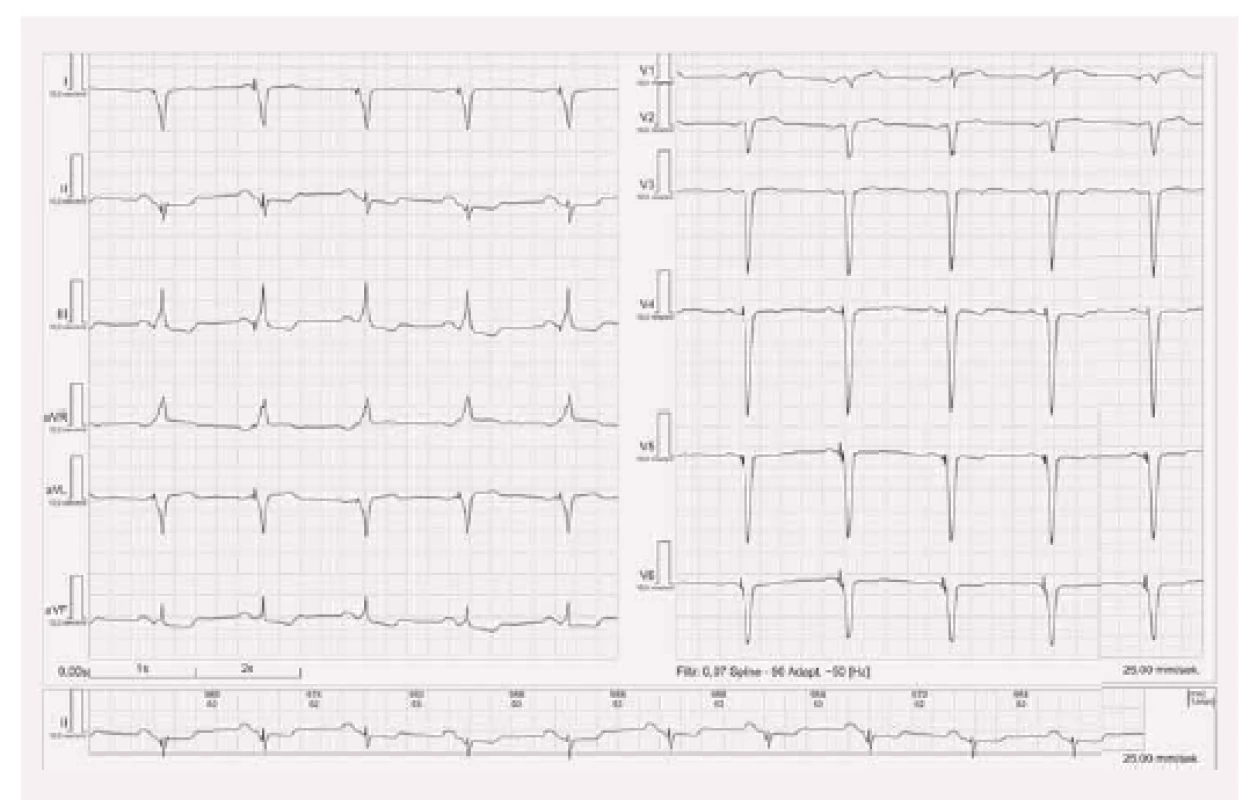
EKG obraz stimulace z levé komory
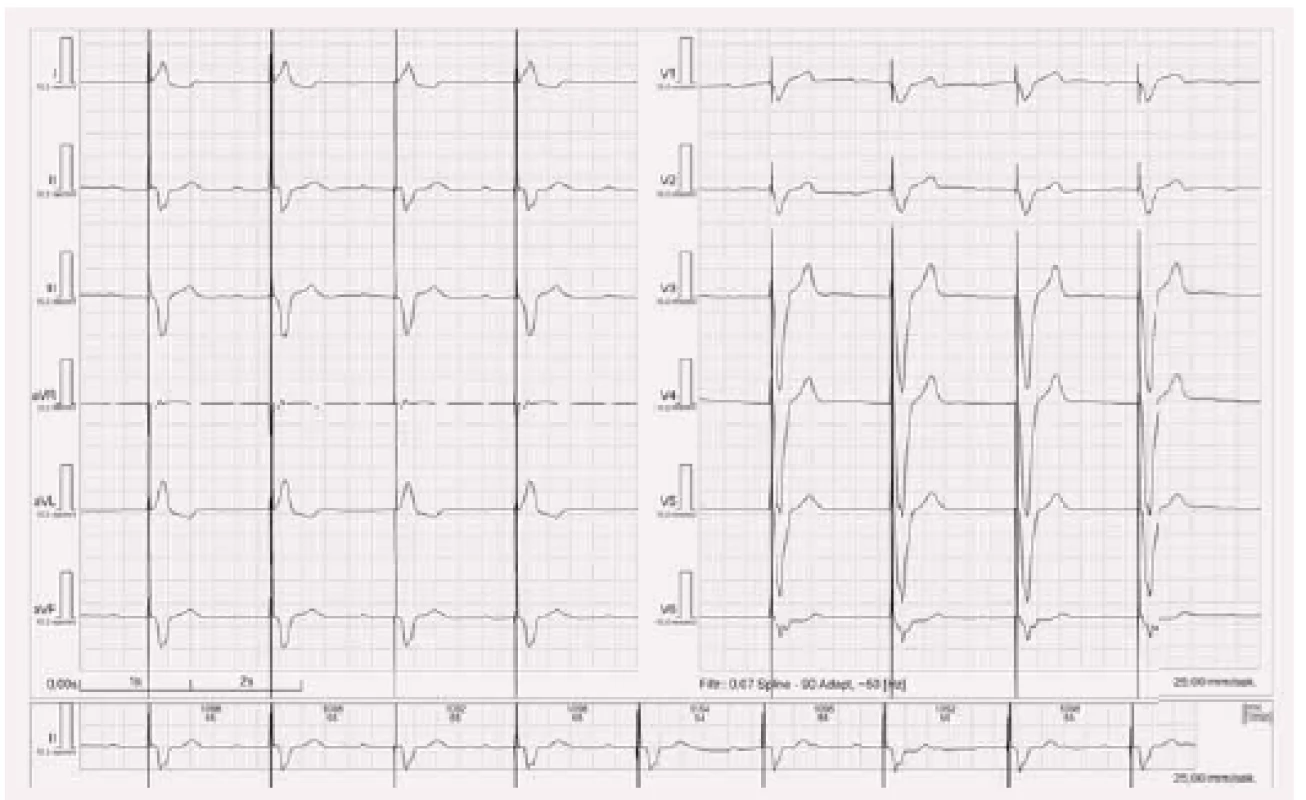
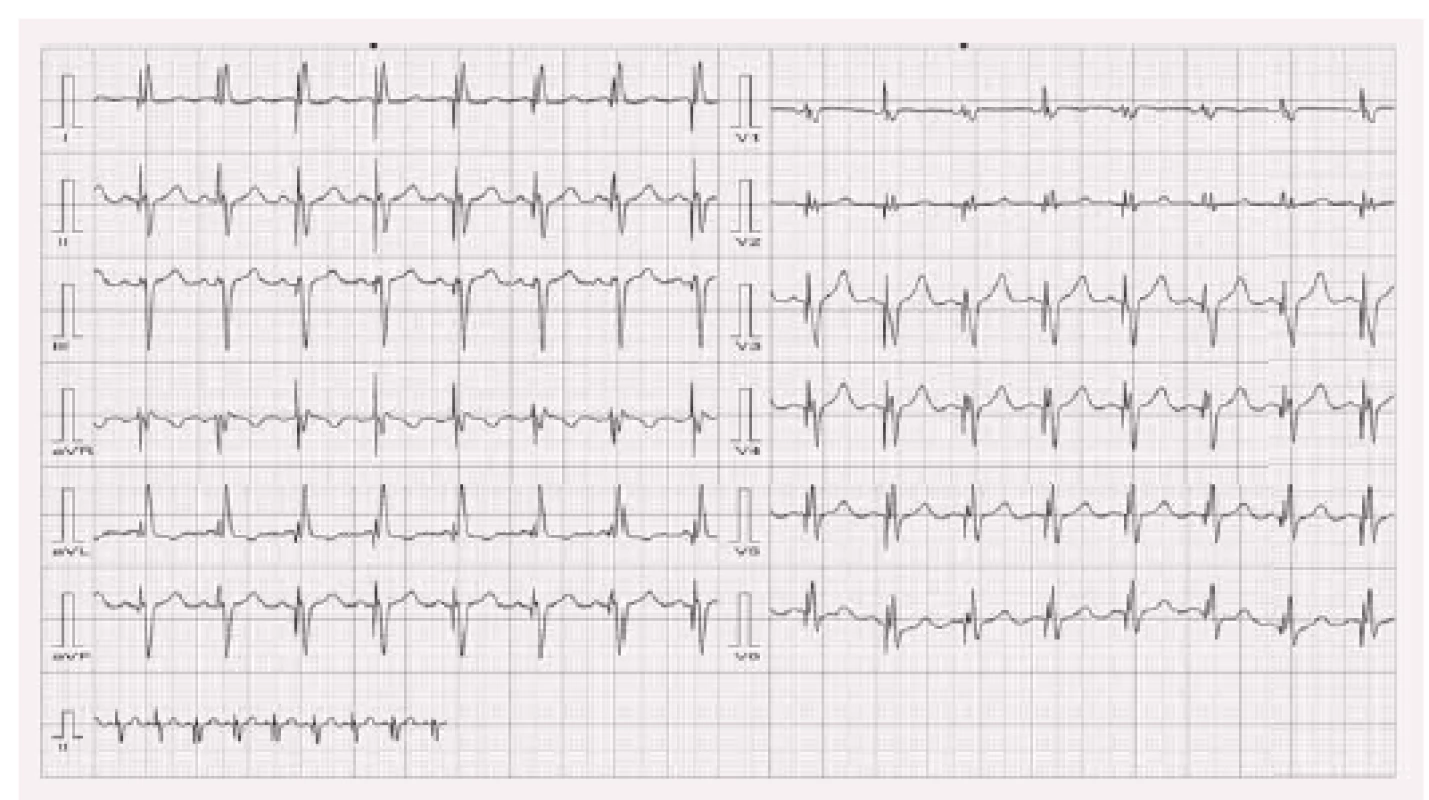
Stimulace z levé komory má na EKG obraz blokády pravého raménka Tawarova (obr. 5). Osa srdeční je posunuta doprava, obyčejně mezi +105° a +180°. U epikardiální levokomorové stimulace existuje větší variabilita než u pravokomorové. To proto, že poloha stimulační elektrody v žilním systému může být různá. Ideální žíla v laterální nebo postero-laterální oblasti nemusí být vždy přístupná implantaci. Dále se v současnosti používají elektrody vícepolární (čtyřpolární), a tím pádem je k dispozici více možných stimulačních vektorů.
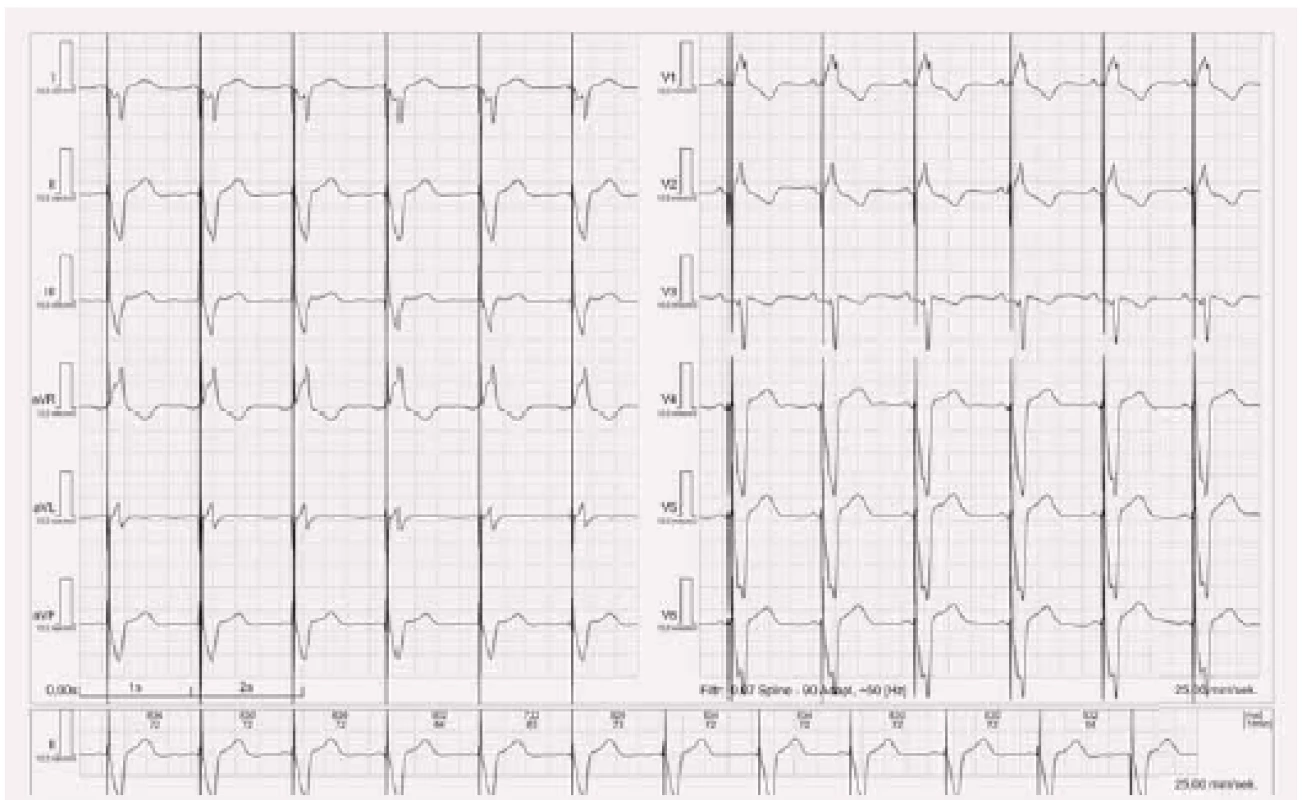
Obraz biventrikulární stimulace
Stimulace obou komor (biventrikulární stimulace) má na EKG obraz kombinovaný (obr. 6). Osa srdeční je posunuta více doleva než u pravokomorové stimulace, obyčejně mezi – 90° a +180°. Tvar komplexu závisí na převažujícím vektoru stimulace, dále na časové vzdálenosti stimulů v jednotlivých komorách (nemusí být nutně nastavena stimulace obou komor současně – podle individuálních potřeb pacienta se nastavuje různá předčasnost impulzu v levé či pravé komoře).
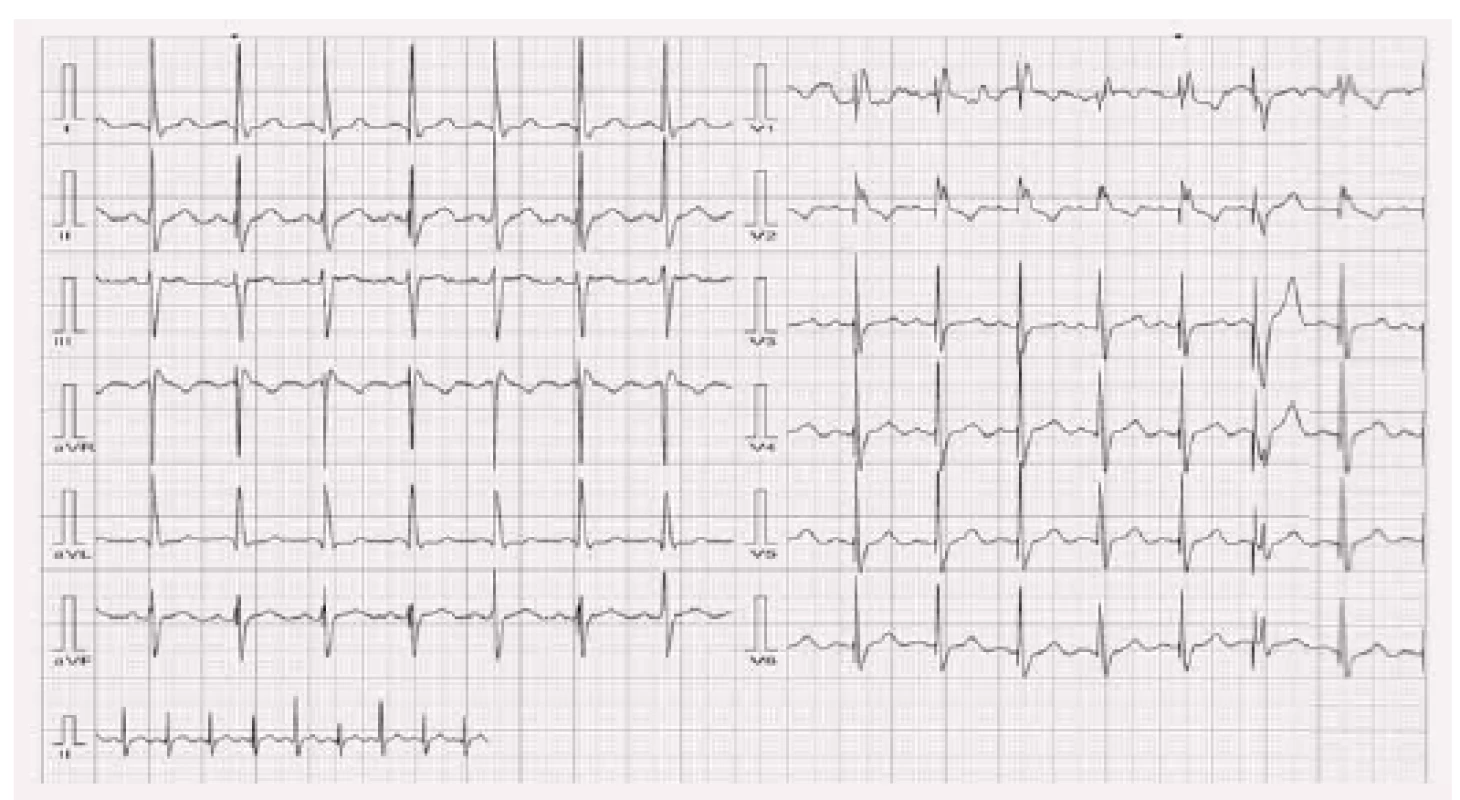
Splynulý stah („fusion beat“)
Při šíření aktivace vlastním převodním systémem spolu se současným stimulem z elektrody kardiostimulátoru může dojít ke vzniku splynulého stahu. Na elektrokardiogramu najdeme rozdílné QRS komplexy oproti nativnímu EKG i oproti plně stimulovanému EKG. Pokud pacient splynulé stahy nevnímá nepříjemně, nemusí mít klinický význam. V případě biventrikulární stimulace mohou ale splynulé stahy narušovat žádanou synchronizaci komor. Často je najdeme u fibrilace síní se zachovalým převodním systémem. Na obr. 7 je splynulý stah druhý zprava v hrudních svodech.
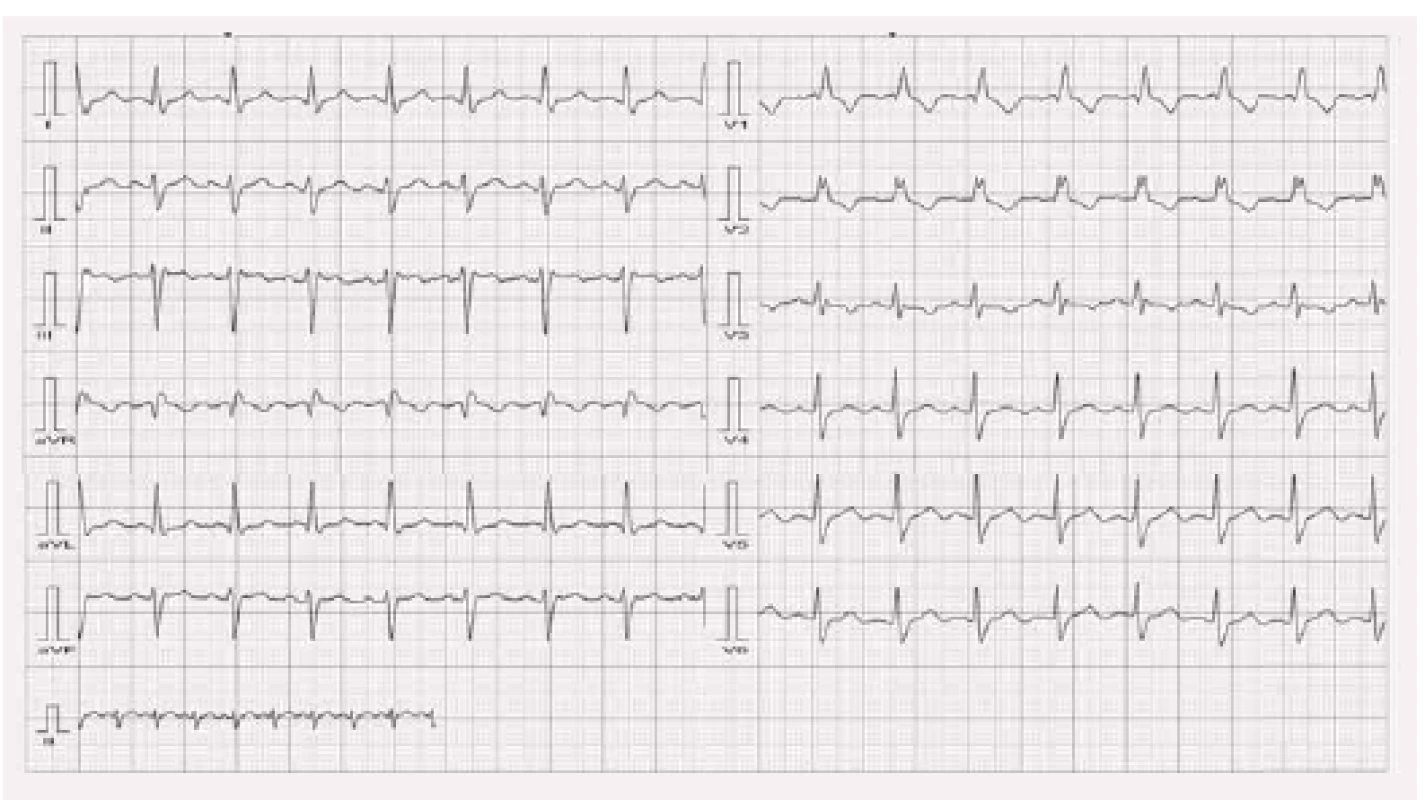
Pseudo-splynulý stah („pseudofusion beat“)
V případě, že na EKG najdeme stimulační artefakty před QRS komplexem, je vhodné stanovit srdeční osu k ověření, zda je stimulace skutečně účinná. Na obr. 7 uvádíme EKG pacienta, které na první pohled imponuje jako účinná stimulace. Osa QRS komplexu je v tomto případě – 58°. Nativní EKG u tohoto pacienta po vypnutí stimulace vypadá identicky (obr. 8). V tomto případě bylo nastavení zpoždění mezi síní a komorou (AV delay) příliš dlouhé. Tento nález se označuje jako pseudo-splynulé stahy (pseudofusion beats) a u takového pacienta je vhodné ověřit, zda je stimulační část PM či ICD plně funkční. Až po významnějším zkrácení AV zpoždění pod nativní převodní čas síňokomorového uzlu se uplatnila komorová stimulace (obr. 9).
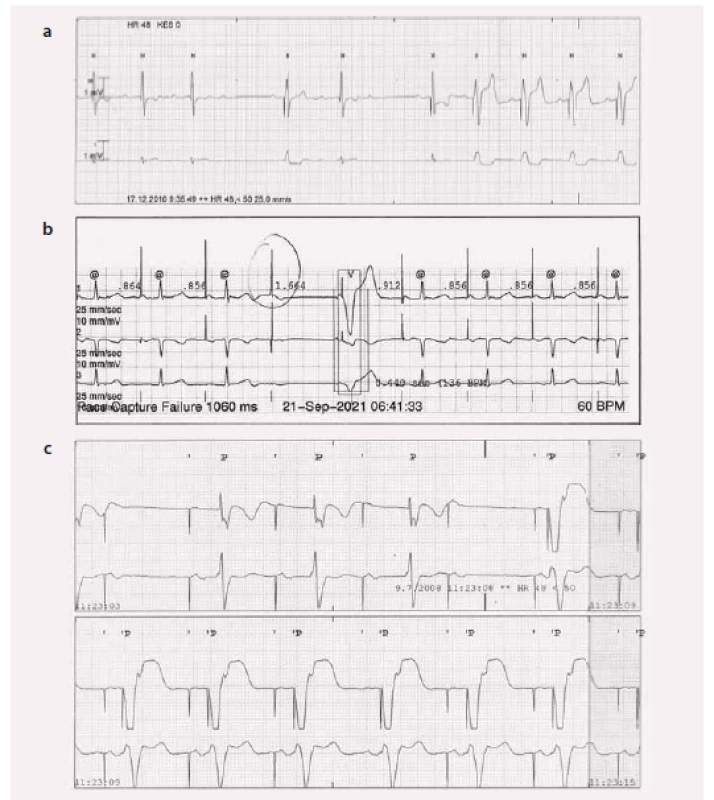
Test s magnetem
Kardiostimulátory všech výrobců používaných v současné době v ČR mají programovatelnou funkci „magnet response“ (názvy se různí podle výrobce). Tato funkce umožní kardiostimulátoru fungovat po přiložení externího magnetu na povrch těla nad PM v režimu V00, resp. D00 (vnucená stimulace bez ohledu na vlastní srdeční aktivitu). Frekvence této vnucené stimulace je bohužel ale u různých výrobců různá [5]: od 100/ min (St. Jude Medical část starších PM, Boston Scientific, Vitatron, Medico), přes 98,6/ min (St. Jude Medical), 96/ min (Biotronik), 90/ min (Sorin) až po 85/ min (Medtronic). Podle výrobce trvá tato stimulace od několika komplexů (nejčastěji 10) až po stimulaci několik sekund, poté se kardiostimulátor opět sám přepne do původně nastaveného stimulačního režimu. Frekvence stimulace závisí i na stavu baterie – pokud je napětí baterie kardiostimulátoru nízké a přístroj bude nutné v brzké době vyměnit (elective replacement indicator – ERI nebo recomended replacement time – RRT), je frekvence stimulace po přiložení magnetu nižší obyčejně o 20/ min než výše uvedená. Tedy s EKG a magnetem je možno provést orientační kontrolu funkce kardiostimulátoru – pokud je před přiložením magnetu na EKG přítomna vlastní akce a po přiložení magnetu je vidět stimulace se 100% komorovou odpovědí, je s největší pravděpodobností kardiostimulátor v pořádku – má správně nastaveny stimulační parametry.
ICD pro přiložení magnetu pozastaví léčbu komorových arytmií. U některých výrobců (Boston Scientific a St. Jude Medical) je tato funkce programovatelná (lze ji vypnout), u ostatních nikoli. ICD při přiložení magnetu zůstane zachovalá stimulační část a detekční algoritmus komorových arytmií, nicméně komorové arytmie nebudou po dobu přiložení magnetu léčeny. Po odebrání magnetu se možnost léčby komorových arytmií (antitachykardická stimulace či defibrilační výboj) ihned obnoví. Této funkce lze využít na dočasnou deaktivaci defibrilační funkce ICD – např. při operaci, kde bude používána elektrokoagulace.
Algoritmy používané ke snížení procenta komorové stimulace
Excesivní pravokomorová stimulace může mít za následek zhoršení funkce levé komory a zvýšení incidence fibrilace síní [6]. Aby bylo procento stimulace minimalizováno, výrobci PM postupně vyvinuli algoritmy, které jej mají za úlohu snížit. I když klinický benefit těchto algoritmů zůstává zatím sporný [7], je možné se s nimi v praxi setkat. Na EKG záznamu (zvlášť při 24hodinové monitoraci) mohou tyto algoritmy způsobit změny stimulace, které na první pohled vypadají jako nesprávná funkce.
V principu lze použít k minimalizaci komorové stimulace tři způsoby:
- a) Prosté prodloužení času stahu mezi síní a komorou – nejméně využívaná možnost. Pokud nastavíme dlouhý AV delay, při zachovalém převodním systému bude menší procento komorové stimulace, ale při dalším zpomalení převodu nastane stav se stimulací s nefyziologicky dlouhým PQ intervalem a zhoršením hemodynamiky.
- b) Další možností je použití tzv. AV hysterézy. Tato funkce umožní přístroji ponechat poměrně dlouhý spontánní PQ interval déle – až do stanovené hodnoty. Při překročení této meze přístroj AV delay skokově zkrátí na nastavenou fyziologičtější hodnotu.
- c) Poslední možností je použití algoritmů, které přepínají mezi síňovou stimulací (AAI) se záložní komorovou stimulací (VVI backup) a mezi dvoudutinovou kardiostimulací. V tomto případě můžeme na EKG nalézt krátce obraz až AVB vyššího stupně, který ale není způsobený malfunkcí PM (obr. 10).
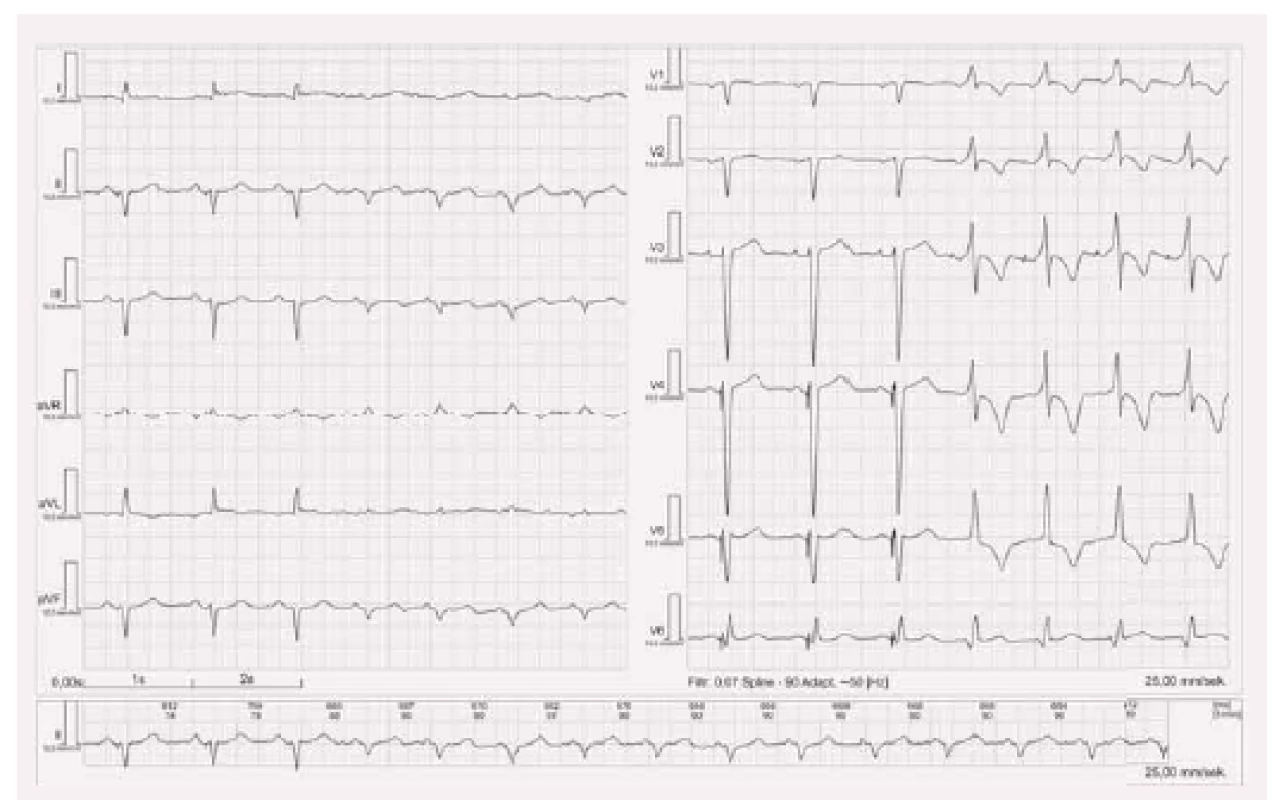
EKG u pacienta s kardiostimulátorem – „srdeční paměť“
Dlouhodobá nefyziologická aktivace levé komory (buď komorovou stimulací, nebo dočasnou blokádou levého raménka Tawarova) má za následek změnu komorové repolarizace i poté, co se aktivace levé komory vrátí k normální (např. u pacienta s kardiostimulátorem a intermitentní AV blokádou). Tento fenomén popsal již v roce 1982 Rosenbaum [8] a nazval ho „srdeční paměť“ (cardiac memory). Jde o změnu vlny T, která je následně konkordantní se směrem předchozího aberovaného QRS komplexu (obr. 11). Velikost této vlny T a doba přetrvávání těchto změn je přímo úměrná době předchozího trvání nefyziologické aktivace. Klinický význam – tyto vlny T, zejména negativní, se mohou jevit jako ischemické změny, a je proto nutno na ně myslet v diferenciální diagnostice.
Závěr
Obraz stimulovaného rytmu na elektrokardiogramu závisí na místě stimulace. Dle aktuální elektrické osy srdeční jsme schopni identifikovat místo vzniku depolarizační vlny. Stimulace z hrotu pravé komory způsobí posun elektrické osy srdeční doleva, stimulace z levé komory má elektrickou osu srdeční posunutou doprava a u biventrikulární stimulace je elektrická osa posunuta extrémně doprava. Současné kardiostimulátory obsahují stimulační algoritmy k preferenci využití vlastního převodního systému, které dovolí krátce až atrioventrikulární blokádu vyššího stupně a je potřeba na tuto možnost pomýšlet při vyhodnocování dlouhodobé EKG monitorace. Dlouhodobá stimulace může vést k repolarizačním změnám přítomným na EKG i po ukončení stimulace (zejména negativní T vlnám) a je nutno tento fenomén myslet při interpretaci elektrokardiogramu.
Podpořeno MZ ČR – RVO (FNBr, 65269705).
Doručeno do redakce: 15. 5. 2017
Přijato po recenzi: 22. 5. 2017
MUDr. Milan Sepši, Ph.D.
www.fnbrno.cz
sepsi.milan@fnbrno.cz
Zdroje
1. Larsson B, Elmquist H, Ryden L et al. Lessons from the first patient with an implanted pacemaker: 1958– 2001. Pacing Clin Electrophysiol 2003; 26(1 Pt 1): 114– 124.
2. Einthoven W. Ein neues Galvanometer. Ann Phys 1903; 317(13): 1059– 1071.
3. Goldberger E. A simple, indifferent, electrocardiographic electrode of zero potential and a technique of obtaining augmented, unipolar, extremity leads. Am Heart J 1942; 23(4): 483– 492. doi: 10.1016/ S0002-8703(42)90293-X.
4. Surawicz B, Knilans T. Chou’s Electrocardiography in Clinical Practice: Adult and Pediatric. (6th ed) Philadelphia: Elsevier Health Sciences; 2008: 16– 17.
5. Jacob S, Panaich SS, Maheshwari R et al. Clinical applications of magnets on cardiac rhythm management devices. Europace 2011; 13(9): 1222– 1230. doi: 10.1093/ europace/ eur137.
6. Sweeney MO, Hellkamp AS, Ellenbogen KA et al. Adverse effect of ventricular pacing on heart failure and atrial fibrillation among patients with normal baseline QRS duration in a clinical trial of pacemaker therapy for sinus node dysfunction. Circulation 2003; 107(23): 2932– 2937.
7. Stockburger M, Boveda S, Moreno J et al. Long-term clinical effects of ventricular pacing reduction with a changeover mode to minimize ventricular pacing in a general pacemaker population. Eur Heart J 2015; 36(3): 151– 157. doi: 10.1093/ eurheartj/ ehu336.
8. Rosenbaum MB, Blanco HH, Elizari MV et al. Electrotonic modulation of the T wave and cardiac memory. Am J Cardiol 1982; 50(2): 213– 222.
Štítky
Dětská kardiologie Interní lékařství Kardiochirurgie KardiologieČlánek vyšel v časopise
Kardiologická revue – Interní medicína

2017 Číslo 2
Nejčtenější v tomto čísle
- Jaké jsou cílové hodnoty krevního tlaku u srdečního selhání?
- Nové fixní kombinace antihypertenziv
- Elektrokardiogram a kardiostimulace
- Farmakologická léčba srdečního selhání se zachovalou ejekční frakcí
