Co nedělat a proč aneb kardiovaskulární prevence ve světle posledních doporučení
What should not be done and why – cardiovascular prevention in the light of the latest recommendations
Last guidelines for the management of dyslipidaemia show us a new concept of rationalization of the diagnostic process, treatment and follow-up of our patients. In the new guidelines there is much more discussion about what should not be done and why. They mention a lot of particular steps which we should avoid, because they bring no benefit in the light of the latest studies. Let’s go through the whole process chronologically. According to the new guidelines we should not use the SCORE system for stratification of cardiovascular risk in patients younger than 40 years of age, in those with diabetes, chronic kidney disease or familial hypercholesterolemia. As for dyslipidaemia treatment, statins are still the drug of choice, also in the case of mixed dyslipidemia. Fenofibrate can be added to a statin when triglyceride levels exceed 2.3 mmol/L in high-risk patients. There are several groups of patients in whom statin therapy should be avoided, e. g. patients with heart failure without other indications, patients with aortic stenosis with coronary artery disease, autoimmune diseases, dialysis-dependent CKD without other cardiovascular disease. Treatment should be adequately monitored, over-monitoring and treatment interruptions should be avoided. Treatment goals continue to be the same – primary goal is LDL cholesterol, secondary goal non-HDL cholesterol – but not HDL cholesterol.
Keywords:
guidelines – dyslipidaemia – diagnostics – treatment – dispensarisation – creatine kinase – alanine transferase
Autoři:
M. Šatný
Působiště autorů:
III. interní klinika – klinika endokrinologie a metabolismu, 1. LF UK a VFN v Praze
Vyšlo v časopise:
Kardiol Rev Int Med 2017, 19(3): 165-167
Souhrn
Nejnovější doporučení pro management dyslipidemií přicházejí staronově s konceptem racionalizace procesu diagnostiky, léčby a následné dispenzarizace našich pacientů. Daleko častěji se v nich totiž pojednává o tom, co není doporučováno dělat a proč. V celém managementu dyslipidemií se jedná o dílčí kroky, kterých bychom se měli vyvarovat, jelikož ve světle posledních studií nejsou přínosem. Vezmeme-li celý proces chronologicky, tak bychom neměli používat stratifikaci kardiovaskulárního rizika dle systému SCORE u osob mladších 40 let a u těch s diabetem, chronickým renálním onemocněním či familiární hypercholesterolemií. Pokud budeme hovořit o léčbě dyslipidemií, je samozřejmě lékem volby statin, a to i u léčby smíšené dyslipidemie. K němu lze pak při hodnotách triglyceridů nad 2,3 mmol/ l u rizikových pacientů s výhodou přidat do kombinace fenofibrát. Existuje několik skupin pacientů, u kterých bychom se měli statinů vyvarovat nebo jejich indikaci minimálně velmi pečlivě zvážit. Jedná se o pacienty se srdečním selháním bez jiné indikace k léčbě statiny, dále o pacienty s aortální stenózou bez postižení koronárních tepen, pacienty s autoimunitními chorobami či pacienty závislé na dialýze bez koexistujícího kardiovaskulárního onemocnění. Je-li již léčba zahájena, měla by být adekvátně monitorována, přičemž bychom si měli dát pozor na nadměrné kontroly a neindikované přerušování terapie. Pokud se zaměříme na naše léčebné cíle, stále platí, že primárním léčebným cílem je LDL cholesterol, sekundárním pak non-HDL cholesterol, nikoli HDL cholesterol.
Klíčová slova:
guidelines – dyslipidemie – diagnostika – léčba – dispenzarizace – kreatinkináza – alaninaminotransferáza
Pár slov úvodem
Nejnovější doporučení pro management dyslipidemií přicházejí staronově s konceptem racionalizace procesu diagnostiky, léčby a následné dispenzarizace našich pacientů. Daleko častěji se v nich totiž pojednává o tom, co není doporučováno a proč. V celém managementu dyslipidemií se jedná o dílčí kroky, kterých bychom se měli vyvarovat, jelikož ve světle posledních studií nejsou přínosem. V následujících několika kapitolách projdeme chronologicky celý proces diagnostiky, léčby a sledování pacientů s dyslipidemií.
U koho nestanovovat celkové kardiovaskulární riziko dle systému SCORE?
Na samém počátku našeho léčebného snažení by mělo samozřejmě být zhodnocení kardiovaskulárního (KV) rizika pacienta, od kterého se následně bude odvíjet strategie léčby.
Celkové KV riziko vypočtené na základě systému SCORE není doporučeno stanovovat u osob mladších 40 let, dále pak u pacientů s diabetem, chronickým renálním onemocněním nebo familiární hypercholesterolemií. U těchto mladých pacientů bude vypočtené KV riziko a priori nízké, proto je výhodnější u nich využít tabulku relativního rizika (tab. 1) nebo tzv. vaskulární rizikový věk, které nám dávají daleko lepší představu o skutečné rizikovosti těchto pacientů. Jak je zřejmé z výše uvedeného, vypočtené KV riziko je někdy velmi zavádějící, proto ho musíme vždy brát v kontextu daného pacienta a jeho dílčích rizikových faktorů. Opačným příkladem k výše uvedené problematice mladých rizikových pacientů jsou osoby vyššího věku, které se kvůli svému věku mohou jevit často rizikovějšími, než ve skutečnosti jsou. Proto je vždy nasnadě pečlivě zvážit indikaci medikamentózní léčby, a případně tak zabránit zbytečné polypragmazii.
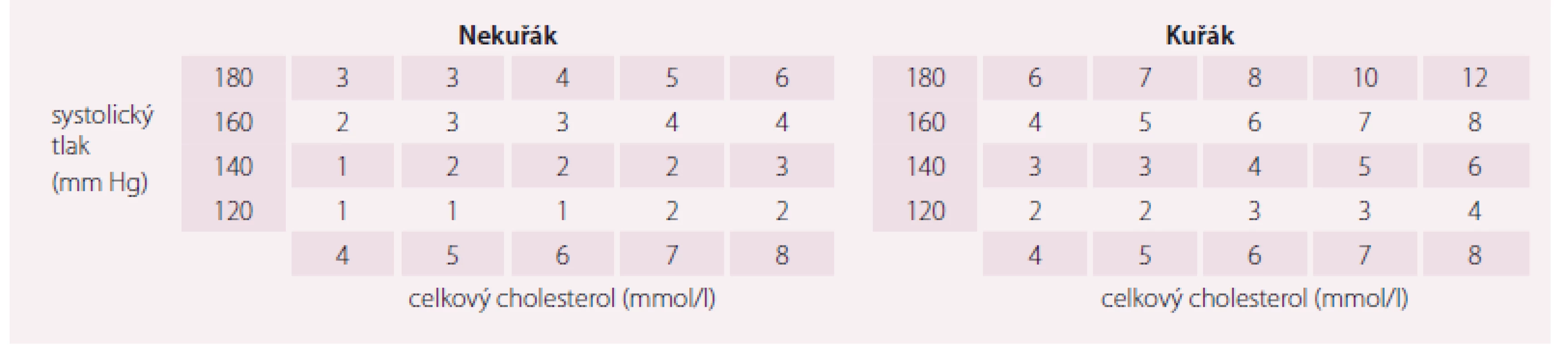
Jak neposuzovat preklinickou aterosklerózu?
Nutnou poznámkou je fakt, že při posuzování preklinické aterosklerózy již není považováno vyšetření intimomediální tloušťky (IMT) karotid za marker vyššího rizika, jelikož jde o vyšetření s možným subjektivním zkreslením, bez jasné standardizace. Dle posledních studií nemá měření IMT žádnou přidanou hodnotu oproti běžným skórovacím systémům. Význam má pouze posuzování aterosklerotických plátů a event. stenóz karotického řečiště.
V doporučeních je pak uvedeno, že rutinní stanovování preklinické aterosklerózy zobrazovacími metodami není doporučováno a je ke zvážení pouze v případech, kdy vypočtené KV riziko je na hranici mezi dvěma kategoriemi, a mělo by tedy význam využití zobrazovací metody jako modifikátoru rizika.
Koho a jak neléčit?
Existuje několik skupin pacientů, jež jsou samostatně diskutovány v rámci posledních doporučení ve vztahu k léčbě, resp. k terapeutickému nihilizmu.
Smíšená dyslipidemie
Ve světle posledních studií není v léčbě smíšené dyslipidemie lékem první volby monoterapie fenofibrátem, ale statin, který lze event. kombinovat s fenofibrátem u pacientů s triglyceridy > 2,3 mmol/ l, u nichž se nepodařilo dosáhnout normalizace triglyceridů režimovými opatřeními. Při takto vedené léčbě dochází k poklesu KV morbidity, což nám dokázaly např. studie Helsinki Heart Study (HHS), Veterans Affairs High density lipoprotein Intervention Trial (VA-HIT), Fenofibrate Intervention Event Lowering in Diabetes (FIELD) či Action to Control Cardiovascular Risk in Diabetes (ACCORD).
Těhotenství a kojení
Tento bod je zde uveden jen pro úplnost. Jak je dobře známo, statiny jsou kontraindikovány v těhotenství a při kojení. Tedy, pokud je shledána indikace k terapii statiny u fertilních žen, je zásadní, aby byly konfrontovány s faktem, že v průběhu této terapie je nezbytné užívání kontraceptiv.
Pacienti vysokého věku
To, že lze dobře vedenou léčbou dyslipidemie docílit i ve vysokém věku redukce KV morbidity a mortality, nám dokumentovala celá řada studií, např. Studies Assessing Goals in the Elderly (SAGE), The Prospective Study of Pravastatin in the Elderly at Risk (PROSPER), Heart Protection Study (HPS) a další. Nicméně nesmíme zapomínat, že se jedná o pacienty křehké, s celou řadou komorbidit, a je proto nutné začínat léčbu méně razantně, s postupným navyšováním dávek hypolipidemik. Cílové hodnoty jsou pak pro tuto populaci stejné jako pro mladší dospělé.
Srdeční selhání
Byly provedeny dvě velké randomizované kohortové studie, které neprokázaly benefit v redukci KV morbidity a mortality při podávání statinu u pacientů se systolickým srdečním selháním (SS), avšak na straně druhé existuje i práce, z níž vyplynulo, že není jediný důvod k přerušení již zavedené léčby statinem u pacientů se SS. Resumé tedy zní, že pokud není jiná indikace, není SS indikací k zahájení terapie statinem.
Aortální stenóza
Není novinkou, že aortální stenóza zvyšuje riziko KV morbidity a mortality, nicméně toho času nejsou k dispozici data, která by dokazovala, že by razantní léčba statiny vedla k jeho redukci. Podle studií Scottish Aortic Stenosis and Lipid Lowering Trial, Impact on Regression (SALTIRE), SEAS či Incremental End-points Trough Aggresive Lipid-lowering Trial (IDEAL) a dalších lze usuzovat, že léčba statiny nemá vliv ani na redukci KV rizika, ani na progresi ať již známé nebo dosud latentní aortální stenózy. Pokud tedy není jiná indikace k hypolipidemické léčbě, tuto v případě prosté aortální stenózy nezahajujeme.
Jaké nejsou naše léčebné cíle?
Jako tomu bylo již ve starších doporučeních, primárním léčebným cílem je hodnota LDL cholesterolu dle kategorie KV rizika, přičemž sekundárním cílem je hodnota non-HDL cholesterolu, která lépe odráží komplexní aterogenní potenciál krevních lipidů včetně tzv. remnantních částic. V doporučeních nefiguruje jako léčebný cíl hodnota HDL cholesterolu, jelikož dosud prezentované studie nepřinesly jasnou odpověď na to, jaká by jeho hladina měla být, aby se dalo hovořit o jeho ateroprotektivitě, nicméně z dat velkých epidemiologickým studií vyplývá, že hodnoty < 1,2 mmol/ l u žen a < 1 mmol/ l u mužů jsou spojeny se zvýšeným rizikem. Závěrem lze shrnout, že role HDL cholesterolu v procesu aterosklerózy je velmi komplexní a vyžaduje další studium.
Jak pacienty nesledovat – jsou naše kontroly vždy adekvátně načasované?
V současných doporučeních managementu dyslipidemií je celá jedna kapitola věnována tomu, jaké laboratorní parametry u našich pacientů kontrolovat, jak často tak činit a jak v případě různých nálezů postupovat. Pro názornost jsou v tab. 2 uvedeny postupy při kontrolách pacientů.

Na tomto místě je nutné podotknout, že dnes běžně užívaná hypolipidemika jsou velmi bezpečná s minimálními nežádoucími účinky, proto je frekvence kontrol navržená doporučeními nízká.
Co nedělat, pokud zjistíme odchylky dílčích laboratorní parametrů?
Jak se traduje, neléčíme laboratorní hodnoty, ale pacienty. Bylo by chybou KV rizikovým pacientům nedopřát adekvátní léčbu v domnění, že na základě laboratorních parametrů není léčba tolerována, resp. by mohla být kontraindikována. V tomto směru nacházíme v doporučeních ujištění, že dané parametry jsou akceptovatelné a není důvod léčbu přerušovat. Nicméně vždy bychom měli zbystřit, pokud má pacient jakékoli subjektivní příznaky, a vždy bychom měli zajistit odpovídající dovyšetření.
V tab. 3 je opět pro přehlednost uvedeno, jak se vypořádat s nastalými situacemi u pacientů léčených statiny.

Závěr
V krátkosti zde byla demonstrována nová evropská doporučení managementu dyslipidemií v opačném světle, než se s nimi běžně setkáme. Je nutné si uvědomit hlavně fakt, že indikace statinů není vždy tak jednoduchá, jak by se na první pohled mohla zdát. Na straně druhé je třeba kriticky hodnotit laboratorní parametry léčených a vždy brát v potaz jejich subjektivní obtíže a jejich charakter, abychom aktivně podporovali dobrou adherenci k léčbě a snižovali riziko vzniku statinové pseudointolerance.
Práce byla podpořena grantem AZV 15-28277A.
Doručeno do redakce: 10. 8. 2017
Přijato po recenzi: 22. 8. 2017
MU Dr. Martin Šatný
www.vfn.cz
martin.satny@vfn.cz
Zdroje
1. Catapano AL, Graham I, De Backer G et al. 2016 ESC/ EAS Guidelines for the management of dyslipidaemias. Eur Heart J 2016; 37(39): 2999– 3058. doi: 10.1093/ eurheartj/ ehw272.
Štítky
Dětská kardiologie Interní lékařství Kardiochirurgie KardiologieČlánek vyšel v časopise
Kardiologická revue – Interní medicína

2017 Číslo 3
Nejčtenější v tomto čísle
- Stratifikace kardiovaskulárního rizika a nové cílové hodnoty sérových lipidů
- SGLT2 (glifloziny) antidiabetika, antihypertenziva nebo léky na srdeční selhání?
- Statinová intolerance a její praktická řešení
- Infekční endokarditida
