Vyšetření poruch dýchání ve spánku od A do Z
Investigations of breathing disorders related to sleep from A to Z
Investigations of breathing disorders related to sleep from A to Z. Sleep related breathing disorders occur in 30– 70% of patients with cardiovascular diseases. Yet our physicians and patients have only limited opportunities to establish the possibilities of diagnosis of sleep related breathing disorders and how such investigations are conducted. This article briefly describes the various investigative methods of sleep related breathing disorders – oximetry, polygraphy and polysomnography – and their advantages and limitations. It also details our own experience with each of these methods, as obtained by the professionals working in the Cardiovascular Sleep Research Centre CSRC. It also describes the actual course of each examination “step by step” and the methods of measurement and evaluation (scoring) of individual signals, together with practical examples of different types of sleep related breathing disorders – obstructive, central and mixed sleep apnoea/ hypopnoea. Additionally, it states the basic criteria for treatment indications for various forms of sleep apnoea.
Keywords:
polygraphy – polysomnography – obstructive sleep apnoea – central sleep apnoea
Autoři:
Ing. Miloš Bělehrad 1; doc. MUDr. Tomáš Kára, Ph.D. 1,2; MUDr. Pavel Matuška, Ph.D.; Fccp 1; Mgr. Hana Kličková 1; Bc. Erika Nečasová 1; Jana Košťálová 1; Ilona Hrubá 1; doc. MUDr. Miroslav Novák, CSc. 1,2; Ing. Pavel Leinveber 1,2; MUDr. Pavel Homolka; Ph.D. 1,3; MUDr. Filip Souček 1,2; MUDr. Ondřej Ludka; Ph.D. 1,2; doc. MUDr. Miroslav Moráň; Ph.D. 1,5; Ing. Pavel Jurák, CSc. 1,6; Prof. MUDr. Jiří Vítovec, CSc. 2; Prof. MUDr. Miroslav Souček, CSc. 1,7
Působiště autorů:
Mezinárodní centrum klinického výzkumu –
Kardiovaskulární spánkové výzkumné centrum
LF MU a FN u sv. Anny v Brně
1; Mezinárodní centrum klinického výzkumu –
I. interní kardioangiologická klinika LF MU
a FN u sv. Anny v Brně
2; Klinika tělovýchovného lékařství a rehabilitace
LF MU a FN u sv. Anny v Brně
3; Interní kardiologická klinika LF MU
a FN Brno
4; Neurologická klinika LF MU a FN Brno
5; Ústav přístrojové techniky AV ČR v Brně
6; II. interní klinika LF MU a FN u sv. Anny
v Brně
milos. belehrad@fnusa. cz
7
Vyšlo v časopise:
Kardiol Rev Int Med 2013, 15(2): 79-86
Kategorie:
Spánková apnoe
Souhrn
Poruchy dýchání ve spánku se vyskytují u 30– 70 % pacientů s kardiovaskulárními onemocněními. Zatím však naši lékaři i pacienti měli pouze malou možnost seznámit se s tím, jaké jsou možnosti diagnostiky poruch dýchání ve spánku a jak takové vyšetření probíhá. Článek přehledně popisuje jednotlivé metody vyšetřování poruch dýchání ve spánku – oxymetrii, polygrafii a polysomnografii – a jejich přednosti a limitace. Současně jsou poskytnuty i vlastní zkušenosti s každou z těchto metod tak, jak byly získány pracovníky Kardiovaskulárního spánkového výzkumného centra ICRC (Cardiovascular Sleep Research Center – CSRC). Je rovněž popsán vlastní průběh každého z vyšetření „krok za krokem“ a způsoby měření a vyhodnocování (scoring) jednotlivých signálů, a to spolu s praktickými ukázkami různých typů poruch dýchání ve spánku – obstrukční, centrální a smíšené spánkové apnoe/ hypopnoe. Uvedena jsou rovněž základní indikační kritéria pro léčbu jednotlivých forem spánkové apnoe.
Klíčová slova:
polygrafie – polysomnografie – obstrukční spánková apnoe – centrální spánková apnoe
Úvod
Poruchy dýchání ve spánku se vyskytují u 30– 70 % pacientů s kardiovaskulárními onemocněními, kdy frekvence výskytu je u jednotlivých onemocnění rozdílná v závislosti na základním onemocnění. Nejvyšší výskyt poruch dýchání ve spánku je popisován u pacientů s fibrilací síní a chronickým srdečním selháním. Velmi frekventovaný výskyt spánkové apnoe je však znám i u pacientů s ischemickou chorobou srdeční, hypertenzí a dalšími závažnými onemocněními kardiovaskulárního systému. V souvislosti s rozvojem poznání o významu poruch dýchání ve spánku a jejich vztahu ke kardiovaskulárním onemocněním se kardiologové, ale i další lékaři z nemocničních či ambulantních zařízení budou stále častěji setkávat s indikacemi ke spánkovým studiím a jejich výsledky. Například v Centru spánkové medicíny Mayo Clinic, které je největším na světě (20 spánkových laboratoří), více než 60 % indikací ke spánkové studii přichází dnes od kardiologů, a tento trend lze předpokládat brzy i u nás. Zatím však naši lékaři i pacienti měli pouze poměrně malou možnost seznámit se s tím, jaké jsou možnosti vyšetřování poruch dýchání ve spánku, jak takové vyšetření probíhá, co jsou přednosti a limitace jednotlivých vyšetření a jaké lze očekávat výsledky. V tomto článku se proto pokusíme vytvořit jakéhosi „průvodce“ těmito vyšetřeními a popsat jejich průběh krok po kroku. Doufáme, že tyto informace mohou pomoci jak lékařům a sestřičkám, tak i pacientům.
Pro diagnostiku poruch dýchání ve spánku (sleep disordered breathing – SDB) a architektury spánku se využívá polygrafie a polysomnografie. V minulosti byla v určitých indikacích využívána i noční oxymetrie. Existují dva základní typy SDB – obstrukční a centrální spánková apnoe. Zvláštní formu představuje tzv. smíšená spánková apnoe.
Noční oxymetrie
Noční oxymetrie je nejjednodušší metodou pro screening SDB. Spočívá v detekci počtu desaturací během spánku, a to za pomoci oxymetru. Výhodou této metody je její relativní jednoduchost a levnost. Diagnostika SDB pomocí noční oxymetrie však vyžaduje speciální typy oxymetrů s ultrarychlou detekcí hladiny saturace a dynamiky jejího poklesu. Častou chybou v klinické praxi i výzkumu byla skutečnost, že pro noční oxymetrii byly využívány standardní oxymetry. Ty však pracují s poměrně dlouhým časovým oknem, ve kterém hodnotí odchylky saturace, a proto pokles hladiny kyslíku v krvi způsobený SDB nezachytí. Výsledky proto byly falešně negativní. Další nevýhodou noční oxymetrie je fakt, že nepřináší žádné údaje o typu poruchy dýchání a ani o kvalitě a délce spánku. Není proto možné určit, o jakou poruchu dýchání se jedná (obstrukční, centrální, smíšená), ani jak těžkou formu spánkové apnoe pacient má (pro absenci doby spánku nelze určit apnea/ hypopnea index). Díky rychlému rozvoji polygrafických metod je noční oxymetrie dnes již překonanou metodou.
Holterovský monitoring EKG, ambulantní monitoring krevního tlaku a testy dynamickou fyzickou zátěží
Tyto metody nepatří mezi standardní vyšetřovací metody SDB, mohou však upozornit na riziko přítomnosti spánkové apnoe, proto je zde uvádíme. Na holterovském monitoringu EKG pro riziko spánkové apnoe svědčí detekce noční ischemie a výskyt supraventrikulárních a ventrikulárních arytmií s dominancí v nočních hodinách. Při ambulantním monitoringu krevního tlaku pro vysoce suspektní přítomnost obstrukční spánkové apnoe svědčí absence poklesu krevního tlaku v nočních hodinách, noční hypertenze a vysoká variabilita krevního tlaku (daná nestabilitou regulace krevního tlaku, což je jeden z důsledků spánkové apnoe). Indukce Cheyne- Stokesova periodického dýchání v průběhu dynamického zátěžového testu (bicyklová ergometrie, treadmil) s téměř 100% jistotou svědčí pro přítomnost centrální spánkové apnoe. Pacienti s těmito nálezy by měli být odesláni k vyšetření polygrafií či polysomnografií. Nově se algoritmy pro detekci spánkové apnoe stávají součástí moderních kardiostimulátorů, stimulátorů pro srdeční desynchronizační terapii a implantabilních kardioverterů- defibrilátorů.
Polygrafie
Polygrafie (PG) je základní vyšetřovací metoda, která umožňuje kvantitativní/ kvalitativní hodnocení poruch dýchání ve spánku. Princip metody je jednoduchý – pacientovi je nasazeno detekční zařízení, které není větší nežli moderní přístroje pro holterovský monitoring EKG. Moderní polygrafy však umožňují měřit mnohem širší spektrum biologických signálů než EKG Holter.
Nejjednodušší forma polygrafie (tzv. limitovaná polygrafie) je vyšetření přístrojem zaznamenávajícím časový průběh hodnot saturace kyslíku v krvi a také dýchání, popř. chrápání, detekovaného z tlakové nosní kanyly. Z klinického i výzkumného hlediska je přínos této limitované polygrafie malý, proto tuto metodu v našem centru nepoužíváme.
Naopak vysoce přínosná je tzv. plnohodnotná polygrafie. Měřenými signály jsou: dechové úsilí břicha a hrudníku metodou indukční pletysmografie nebo piezoelektricky, průtok nadechovaného a vydechovaného vzduchu prostřednictvím nazální tlakové kanyly a/ nebo oronazálního termočlánku, saturace kyslíku v krvi oxymetrickou metodou, chrápání prostřednictvím mikrofonu nebo nazální kanyly, poloha těla a obvykle jeden EKG kanál (podle designu konkrétní studie může být zvolen EKG, EMG nebo EEG signál). Moderní systémy (například technologie Embletta Gold) umožňují snímat tyto signály ve vysoké kvalitě, a to i v domácích podmínkách měření. Poskytují již dobrou možnost určení typu dechové poruchy a v určité míře i kvantitativní a kvalitativní hodnocení spánku. Příklad polygrafu používaného v Kardiovaskulárním spánkovém výzkumném centru ICRC (Cardiovascular Sleep Research Center – CSRC) přináší obr. 1.

Z pohledu pacienta se jedná o dobře snášené vyšetření. Spánkový specialista pacientovi nasadí detekční jednotku a následně upevní jednotlivé senzory. Přístroj se pacientům nasazuje v pozdních odpoledních či časných večerních hodinách. Poté následuje kontrola kvality snímaných signálů, jejichž spektrum jsme popsali výše. Polygrafické vyšetření je možné provést formou ambulantní spánkové studie ve spánkové laboratoři (je lepší z hlediska standardizace podmínek vyšetření) nebo v domácím prostředí (tedy stejně jako probíhá holterovský monitoring EKG, tj. po nastavení přístroje pacient odchází domů, kde stráví noc a následující den ráno vrací přístroj lékaři se získanými daty k vyhodnocení). Připravují se přístroje, které budou umožňovat dálkový on‑line přenos snímaných dat (tj. spánkové centrum bude mít kontrolu nad kvalitou snímaných signálů u těch pacientů, kde měření probíhá v domácím prostředí).
Indikace k polygrafickému vyšetření: Polygrafické vyšetření slouží zejména jako screeningový test, který umožňuje zjistit/ vyloučit přítomnost SDB a určit i jednotlivé typy. Důležité je při tomto vyšetření monitorovat EEG, neboť pouze tak lze určit, zda pacient skutečně spal a jak byl spánek dlouhý (to je důležité pro určení tzv. apnea/ hypopnea indexu – viz dále, tedy počtu zástav dechu za hodinu spánku – je zásadním parametrem pro posouzení závažnosti spánkové apnoe a doporučení další léčby). Dnes se polygrafické vyšetření používá některými centry také k nastavení ventilační terapie (např. léčby pozitivním přetlakem v dýchacích cestách), naše pracoviště však pro nastavení ventilační terapie preferuje plnohodnotnou spánkovou studii.
Polysomnografie – spánková studie
Polysomnografie (PSG; jejíž synonymem je spánková studie) je zlatým standardem pro diagnostiku poruch dýchání ve spánku a případné nastavení specializované léčby. Jedná se o komplexní vyšetření, které rozšiřuje možnosti polygrafie o záznam a vyhodnocování dalších, i externích signálů, včetně multikanálového EEG pro rozlišení fází spánku a bdění, stanovení jednotlivých spánkových stadií.
Umožňuje precizní detekci poruch dýchání ve spánku (spánkové apnoe), jejich přesnou klasifikaci a dále přesné určení závažnosti výskytu spánkové apnoe. Současně poskytuje další důležité klinické výstupy – precizní klasifikaci poruch spánku, které jsou vázány na poruchy dýchání, detekci periodických pohybů končetin atd. (obr. 2). Má široké uplatnění v různých lékařských oborech. V CSRC se polysomnografie využívá pro diagnostiku poruch dýchání ve spánku u pacientů s kardiovaskulárními onemocněními. Zásadní význam má spánková studie pro optimalizaci nastavení ventilační léčby jednotlivých forem spánkové apnoe, a to jak pomocí metody pozitivního přetlaku v dýchacích cestách u obstrukční spánkové apnoe, tak i u tzv. servoadaptivní ventilace, která se používá primárně pro léčbu centrální a smíšené spánkové apnoe.

Indikacemi k polysomnografické studii u pacientů s onemocněním kardiovaskulárního systému jsou klinické známky či zvýšené riziko výskytu SDB, pozitivní nález na polygrafické studii, obtížně interpretovatelný či nehodnotitelný nález na polygrafické studii, známky zvýšeného rizika výskytu SDB při jiných vyšetřeních – např. holter EKG, 24hodinový monitoring TK, zátěžový test atd.
Poznámka: Volba použití polysomnografie místo polygrafie je velmi důležitá při následném vyhodnocování závažnosti spánkové apnoe, určené pomocí tzv. apnea/ hypopnea indexu. U polysomnografie lze – díky přesné monitoraci EEG – přesně určit frekvenci výskytu epizod spánkové apnoe/ hypopnoe za 1 hod spánku, a určit tak apnea/ hypopnea index, který je hlavním klinickým parametrem pro hodnocení závažnosti spánkové apnoe.
U polygrafie je vlivem často chybějícího EEG záznamu počet dýchacích událostí obvykle vztažen k 1 hod nahrávání, proto se nejedná o apnea/ hypopnea index v pravém slova smyslu, ale o jeho modifikaci. Při absenci záznamu EEG u polygrafie není možné určit celkovou dobu spánku, a vychází se proto buď z odhadu délky trvání spánku samotným pacientem, nebo se údaj vztahuje k celkové době nahrávání (ta však může být zcela odlišná od celkové doby spánku). Čas strávený na lůžku se logicky nerovná době spánku. Údaje z polygrafických záznamů je proto vždy nutné hodnotit obezřetně, neboť je zde vždy riziko falešně negativních či podhodnocených nálezů.
Příprava pacienta k polysomnografickému vyšetření
Pacient přichází do CSRC v předem domluvenou hodinu, většinou mezi 19. a 20. hod. Ihned po příchodu mu je představen spánkový specialista (laborant), který bude zajišťovat měření a vyhodnocování studie. Následně je pacient seznámen s organizací celého měření a je mu ukázána místnost, ve které bude vyšetření probíhat.
Spánkové laboratoře centra CSRC jsou navrženy jako hotelové pokoje s vlastním sociálním zařízením (obr. 3). Kromě nezbytného přístrojového vybavení a nábytku je součástí vybavení i TV a možnost připojení k internetu. Spánková laboratoř proto co nejvíce připomíná domácí podmínky, což je důležité pro dosažení dostatečné kvality a délky spánku vyšetřovaných pacientů.

Aplikace elektrod a snímačů
Před samotnou aplikací elektrod a dalších senzorů jsou odebrána základní anamnestická data, vyplněny příslušné dotazníky (Minnesotský a Berlínský dotazník, Epworthská stupnice spavosti).
Pacientovi jsou poté změřeny základní antropometrické tělesné parametry. Jedná se o obvod krku, pasu, boků a stehna.
Následně se pacient již pohodlně usadí na židli a laborant začne aplikovat veškeré elektrody a senzory, které jsou nezbytné pro polysomnografický záznam. Aplikace je neinvazivní a její délka zpravidla netrvá déle než 1 hod.
Nejprve je pacientovi rozměřen obvod hlavy pro přesné rozmístění skalpových EEG elektrod. Pro toto rozmístění se používá mezinárodní systém 10/ 20, který vychází z 10% a 20% vzdálenosti mezi kořenem nosu (nasion) a hranou kosti okcipitální (inion). Je nutné dosáhnout dokonalého kontaktu elektrod s pokožkou za pomoci speciálních vodivých a fixačních gelů. Zaměřené místo pro aplikaci elektrody je následně očištěno pomocí brusné pasty NUPREP.
V další fázi jsou aplikovány elektrody obličejové. Tyto elektrody se aplikují stejným způsobem jako elektrody skalpové, pouze s tím rozdílem, že k jejich fixaci je použita pouze náplast.
Elektrody pro snímání EKG se přilepují na obvyklá místa pod klíčními kostmi a nad lopatou kosti kyčelní. EMG elektrody se nalepují na obě dolní končetiny do oblasti „bříška“ m. tibialis anterior.
Na hrudník a břišní oblast jsou připevněny dva dýchací pásy nezbytné pro záznam dechového cyklu. V této chvíli se pacient přesouvá na lůžko a zbývající senzory jsou mu aplikovány zde. Jsou připevněny saturační čidlo (přifixovat ho lze na kterýkoli prst horní končetiny) a senzor pro detekci chrápání, který se přiloží pacientovi na krk a zalepí papírovou lepicí páskou.
Pro sledování průtoku nadechovaného a vydechovaného vzduchu je použit oronazální termočlánek. Termočlánek je připevněn pod nosem společně s kanylou tlakového převodníku. Nakonec je k hrudnímu dýchacímu pásu připevněn senzor polohy, který rozlišuje čtyři polohy trupu (levý bok, pravý bok, záda, břicho) (obr. 4).
Před spuštěním samotného nahrávání je nezbytné provést kontrolu funkčnosti všech elektrod a senzorů. Tento proces je nazýván biokalibrace a je nezbytný pro vizuální kontrolu správné detekce zaznamenávaných fyziologických signálů. Pacient je po tuto dobu ve spánkové místnosti sám a instruován laborantem prostřednictvím interkomu.
Po úspěšně provedené biokalibraci je pacient poučen o tom, jakým způsobem je možno během noci komunikovat s laborantem, a je upozorněn, že po celou dobu měření je monitorován infračervenou kamerou.
Hodnocení polysomnografického záznamu
Vyhodnocování (scoring) polysomnografického záznamu začíná v okamžiku zhasnutí světel a probíhá až do ranního probuzení. V CSRC je měření i vyhodnocování řízeno pravidly AASM manuálu (American Academy of Sleep Medicine) [1,2].
Pro určení spánkové architektury je hodnocena vždy jedna epocha (30 s kontinuálního záznamu) a je použito následujících označení: W (bdění), 1 (fáze non‑REM 1), 2 (fáze non‑REM 2), 3 (fáze non‑REM 3) a R (fáze REM). Hodnocení fází spánku a bdění se provádí z časových průběhů čtyř kanálů skalpového EEG (Fz- Cz, Cz- Oz, C3- M2, C4- M1), jednoho kanálu submentálního EMG (Chin1- Chin2) a dvou kanálů EOG (elektrookulogram levého a pravého oka E1, resp. E2).
Kromě spánkové architektury je hodnoceno dýchání, zejména přítomnost obstrukční, centrální a smíšené spánkové apnoe, obstrukční a centrální hypopnoe a periodického Cheyne- Stokesova dýchání.
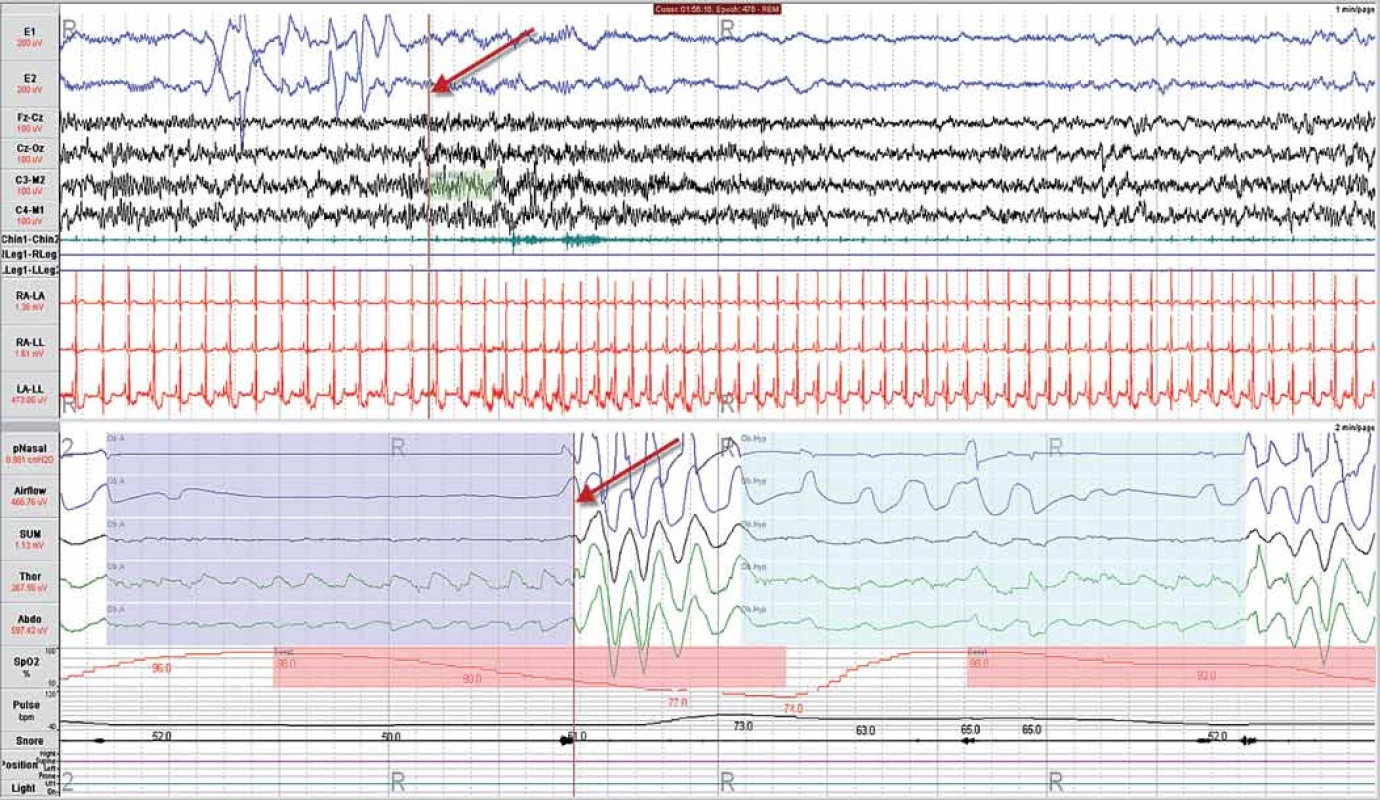
Obstrukční spánková apnoe vzniká nejčastěji kolapsem horních dýchacích cest, jde tedy o mechanický uzávěr dýchacích cest. Organizmus se snaží paradoxně překonat uzavřené dýchací cesty nikoli výdechem, ale nádechem, čímž se generuje negativní nitrohrudní tlak, a tím se obstrukce (uzávěr) dýchacích cest ještě zhoršuje. Na záznamech z dechových senzorů vidíme typický paradoxní (fázově opačný) pohyb hrudního a břišního dýchání (obr. 5). Obstrukční spánková apnoe vede k poklesu hladiny kyslíku v krvi a tento stav identifikuje organizmus jako ohrožení. Dochází k tzv. mikroprobuzení, které obnovuje tonus v dýchacích cestách a následně proud vzduchu. Lehčí formou je tzv. obstrukční hypopnoe.
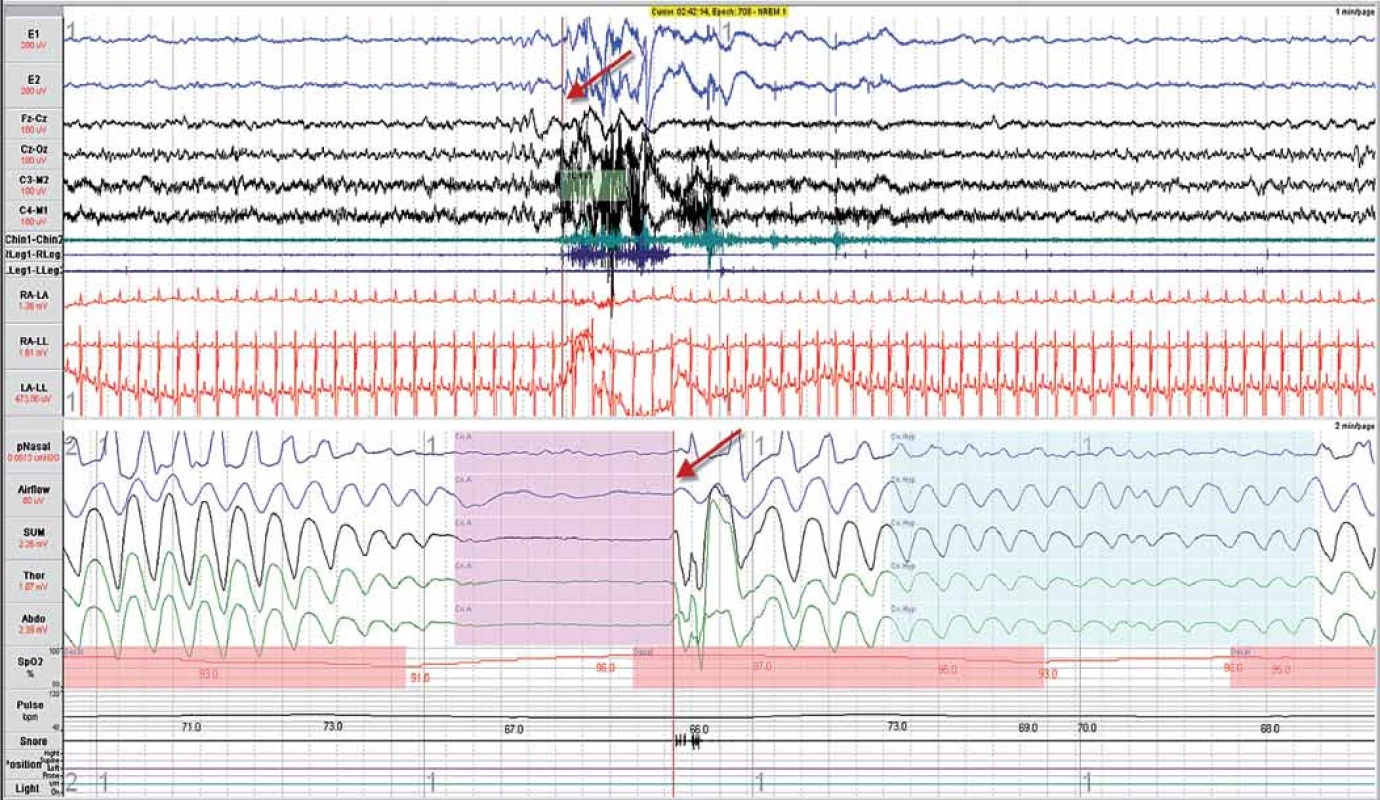
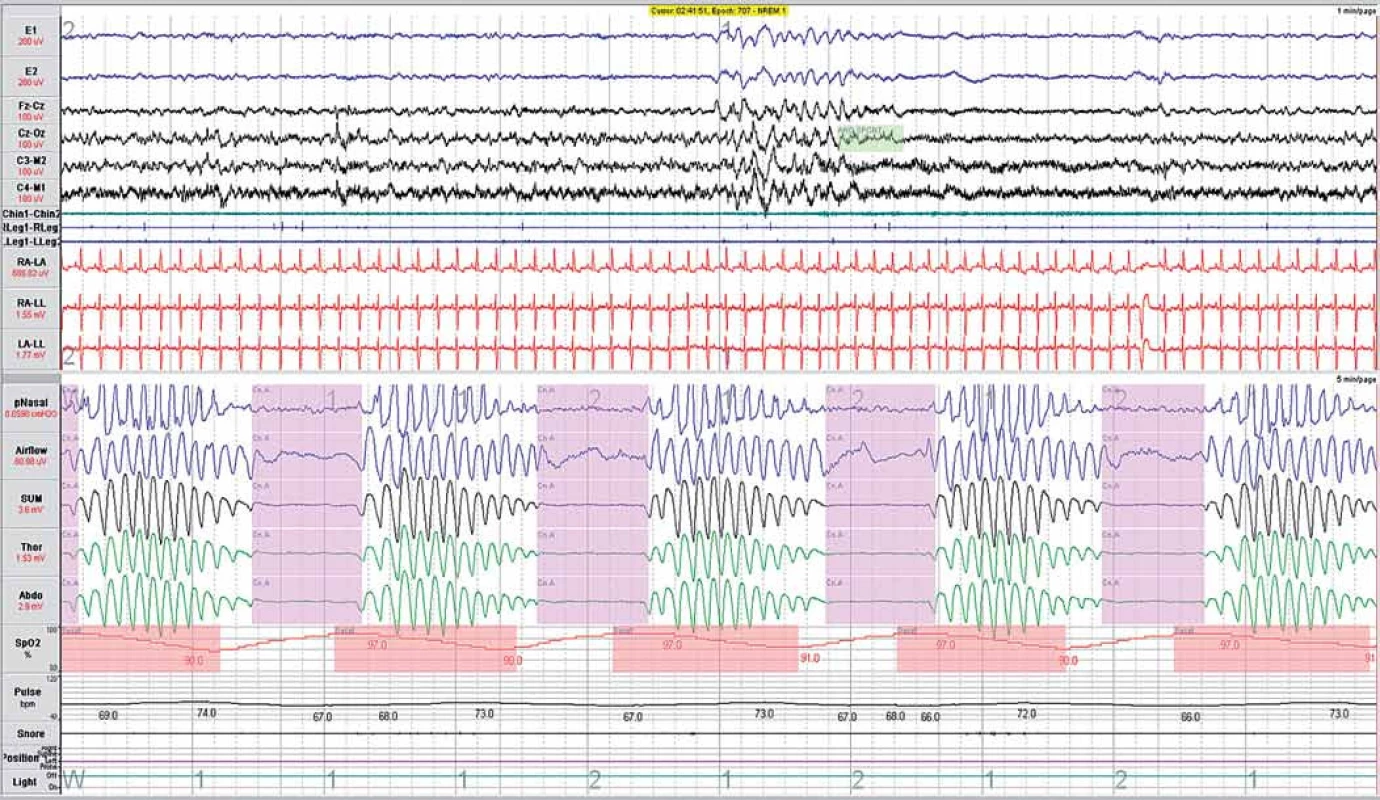
Centrální spánková apnoe má patofyziologii zcela odlišnou – je poruchou činnosti dechových center v mozkovém kmeni, a proto se projevuje úplnou zástavou dechových pohybů (dýchací cesty jsou volně průchozí, není zde tedy žádná překážka) – příklad uvádí obr. 6. Lehčí formou je tzv. centrální hypopnoe.
Smíšená spánková apnoe je potom kombinací obou typů SDB (obr. 7). Definice pro diagnostiku jednotlivých SDB uvádíme níže.
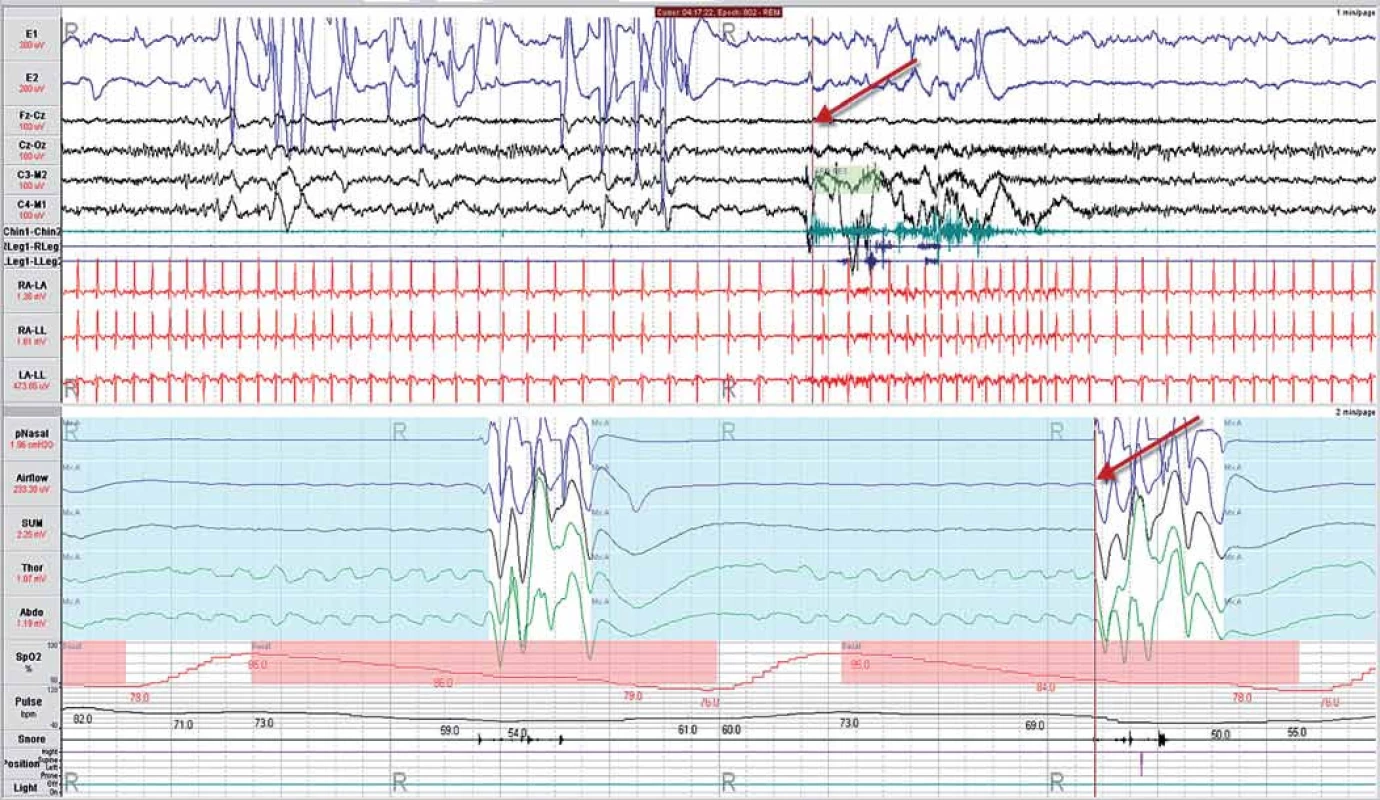
Apnea je definována jako ≥ 90% snížení proudu vzduchu minimálně po dobu 10 s (dle pozorování na teplotním kanále proudu vzduchu – Airflow) a hypopnea jako ≥ 30% snížení proudu vzduchu minimálně po dobu 10 s (dle pozorování na nosním tlakovém kanále pNasal), doprovázené desaturací oxyhemoglobinu ≥ 3 % (kanál SpO2). Apnea doprovázená průkazem paradoxního respiračního úsilí břicha (Abdo) a hrudníku (Thor) je hodnocena jako obstrukční (obr. 5), zatímco ta, která není doprovázená respiračním úsilím, je hodnocena jako centrální (obr. 6). Dechová událost, jejíž časový průběh začíná svým charakterem jako centrální spánková apnoe a končí jako obstrukční spánková apnoe, je hodnocena jako smíšená spánková apnoe (obr. 7). Mezi poruchy dýchání centrálního původu patří i periodické Cheyne- Stokesovo dýchání (obr. 8), které je charakteristické typickou crescendo- decrescendo formou dechových pohybů. Vyskytuje se zejména u pacientů se srdečním selháním a společně s centrální spánkovou apnoí, kdy jsou jednotlivé epizody centrální spánkové apnoe následovány cyklem Cheyne- Stokesova periodického dýchání. Potom hovoříme o centrální spánkové apnoi- Cheyne- Stokesovu dýchání (obr. 9).
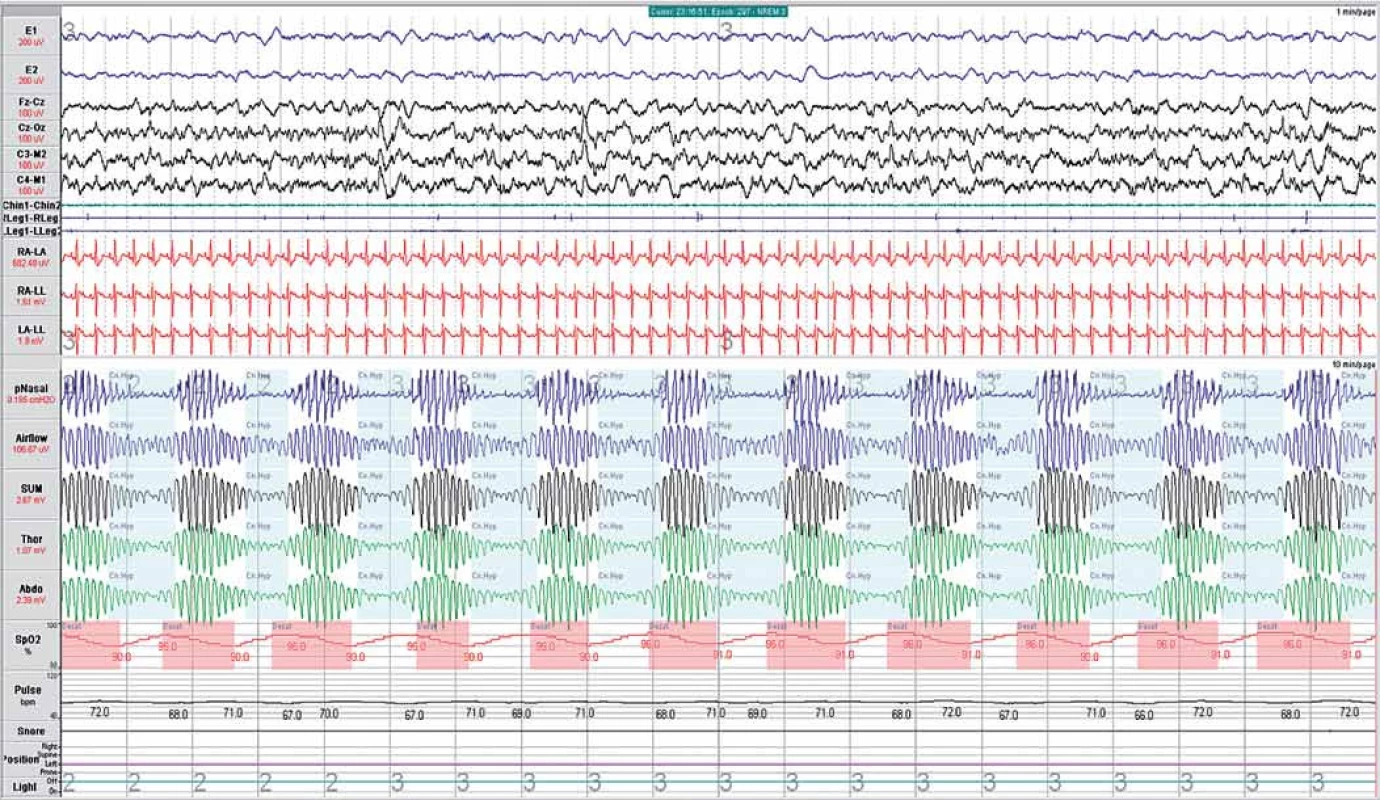
Spánkové apnoe bývají často doprovázeny mikroprobuzením (arousal), které je považováno za respirační, pokud je spojeno s apneou, hypopneou nebo jinými indikátory omezení proudu vzduchu v horních cestách dýchacích. V případě přítomnosti událostí, které trvají minimálně 10 s, ale nesplňují kritéria pro apneu nebo hypopneu, jsou hodnoceny jako tzv. RERA (Respiratory Effort Related Arousal). Detekce přítomnosti a četnosti mikroprobuzení je diagnosticky rovněž cenná, neboť každé takovéto mikroprobuzení je provázeno významnou aktivací sympatického nervového systému, a to se všemi dopady, které z tohoto faktu vyplývají pro patofyziologii kardiovaskulárních onemocnění.
Závažnost jednotlivých forem spánkové apnoe je hodnocena podle tzv. apnea/ hypopnea indexu (průměrný počet výskytu epizod spánkové apnoe/ hypopnoe za hodinu spánku).
- lehká spánková apnoe – AHI < 15
- středně závažná spánková apnoe – AHI 15– 30
- těžká spánková apnoe – AHI > 30
Léčba obstrukční spánkové apnoe pomocí metody kontinuálního pozitivního přetlaku v dýchacích cestách nebo bifázické ventilace je indikována při AHI ≥ 15. Léčba centrální a smíšené spánkové apnoe metodou servoadaptivní ventilace je podle doporučení České společnosti pro výzkum spánku a spánkovou medicínu indikována při AHI ≥ 15. Dalším důležitým parametrem, který je hodnocen v polysomnografickém záznamu, jsou pohyby končetin (hodnoceno na kanále Lleg1- Lleg2, Rleg1- Rleg2). Porucha spánku s periodickými pohyby končetin je charakterizována periodickými pohyby končetin ve spánku (periodic limb movement – PLM), které vyvolávají zhoršenou kvalitu nočního spánku a/ nebo denní únavu. PSG záznam ukazuje repetiční pohyby končetin, nejméně čtyři za sebou v sérii s intervaly začátku jednotlivých pohybů 5– 90 s, následovaných probouzecí reakcí (arousal). Další poruchy spánku, které je možno diagnostikovat ve speciální laboratoři, jsou insomnie (nespavosti), které se projevují obtížným usínáním, častým probouzením, doprovázenými během dne únavou, poruchami nálad, koncentrace, paměti atd. U některých pacientů se vyskytují parasomnie – abnormální projevy při usínání, v průběhu spánku a během probouzení. Některé parasomnie jsou vázány převážně na REM či NREM spánek [3].
Komplexní vyhodnocení PSG záznamu (scoring) je prováděno spánkovým specialistou již v průběhu noci. Veškerá spánková stadia a dýchací události jsou pro lepší přehlednost zaznamenávána do „Protokolu o polysomnografickém vyšetření“. Tyto záznamy jsou prováděny ve 45minutových intervalech až do okamžiku, kdy je studie ukončena. Výsledné vyhodnocení všech parametrů je v tabulkové a grafické podobě vytištěno do reportu, který je výstupním protokolem polysomnografického vyšetření (obr. 10).

Ukončení polysomnografické studie
Polysomnografická studie je ukončena v okamžiku, kdy pacient procitá ze spánku do úplného vědomí a s jistotou ví, že spát již dále nebude možné. Po rozsvícení světel končí scoring spánkového záznamu a je opětovně provedena biokalibrace. Následně jsou veškeré elektrody i senzory sejmuty a pacient po ranní hygieně ze spánkové laboratoře odchází.
Tolerance polysomnografického vyšetření pacienty
Tolerance pacientů pro PSG vyšetření je relativně vysoká. Z dlouhodobé statistiky centra CSRC vyplynulo, že spánková studie byla předčasně ukončena v méně než 5 % vyšetření z důvodu intolerance pacientem. Pro dosažení takovýchto výsledků je potřeba kvalitní vybavení spánkové laboratoře, umožňující dostatečný komfort pro pacienty, dále používání nejmodernějších technologií pro polysomnografická měření, která pouze minimálně interferují s kvalitou spánku pacienta, a zejména zkušený tým, který věnuje velkou pozornost komunikaci s pacientem a vysvětlení principu a důležitosti vlastního vyšetření. Velká zkušenost týmu je rovněž potřeba pro získání kvalitního záznamu dat – a správnou interpretaci dat.
Závěr
Poruchy dýchání ve spánku – obstrukční a centrální spánková apnoe – se vyskytují s vysokou frekvencí u pacientů s onemocněním kardiovaskulárního systému. Pro screening jejich výskytu lze použít tzv. plnohodnotné polygrafické vyšetření. Zlatým diagnostickým standardem však zůstává plnohodnotná spánková studie – tzv. polysomnografie, která umožňuje přesné stanovení typu spánkové apnoe a frekvence jejího výskytu (tj. klinické závažnosti). Polysomnografie je rovněž důležitá pro výběr vhodné formy léčby spánkové apnoe a účinné individuální nastavení ventilační terapie spánkové apnoe pomocí technologie kontinuálního pozitivního přetlaku v dýchacích cestách (CPAP), bifázického přetlaku (BIPAP) nebo metody servoadaptabilní ventilace. I přes svoji náročnost je polygrafické i polysomnografické vyšetření pacienty dobře snášeno – musí však být prováděno zkušeným týmem, který disponuje kvalitní spánkovou laboratoří a moderními technologiemi.
Včasná diagnostika a správná a účinná léčba obstrukční či centrální spánkové apnoe může významně přispět k celkové úspěšnosti léčby kardiovaskulárních onemocnění. Z tohoto pohledu má polygrafické a zejména polysomnografické vyšetření nezastupitelnou roli. Možnosti léčby spánkové apnoe jsou podrobněji diskutovány v následujícím článku „Léčba poruch dýchání vázaných na spánek u pacientů s onemocněním kardiovaskulárního systému“.
Podpořeno grantem IGA MZ ČR, NT11401. Supported by Internal Grant Agency, Ministry of Health, Czech Republic, grant no. NT11401.
Doručeno do redakce 15. 3. 2013
Přijato po recenzi 8. 4. 2013
Ing. Miloš Bělehrad1
doc. MUDr. Tomáš Kára, Ph.D.1,2
MUDr. Pavel Matuška, Ph.D., FCCP1
Mgr. Hana Kličková1
Bc. Erika Nečasová1
Jana Košťálová1
Ilona Hrubá1
doc. MUDr. Miroslav Novák, CSc.1,2
Ing. Pavel Leinveber1,2
MUDr. Pavel Homolka, Ph.D.1,3
MUDr. Filip Souček1,2
MUDr. Ondřej Ludka, Ph.D.1,2
doc. MUDr. Miroslav Moráň, Ph.D.1,5
Ing. Pavel Jurák, CSc.1,6
prof. MUDr. Jiří Vítovec, CSc.2
prof. MUDr. Miroslav Souček, CSc.1,7
1Mezinárodní centrum klinického výzkumu –Kardiovaskulární spánkové výzkumné centrum,LF MU a FN u sv. Anny v Brně
2Mezinárodní centrum klinického výzkumu –I. interní kardioangiologická klinika LF MUa FN u sv. Anny v Brně
3Klinika tělovýchovného lékařství a rehabilitace,LF MU a FN u sv. Anny v Brně
4Interní kardiologická klinika LF MUa FN Brno
5Neurologická klinika LF MU a FN Brno
6Ústav přístrojové techniky AV ČR v Brně
7II. interní klinika LF MU a FN u sv. Annyv Brně
milos.belehrad@fnusa.cz
Zdroje
1. Iber C, Ancoli- Israel S, Chesson A et al. American Academy of Sleep Medicine. The AASM Manual for the Scoring of Sleep and Associated Events: Rules, Terminology and Technical Specifications. 1st ed. Westchester, Illinois; American Academy of Sleep Medicine 2007.
2. A Technologists Handbook for Understanding and Implementing the AASM Manual for the Scoring of Sleep and Associated Events: Rules, Terminology, and Technical Specifications. Westchester, Illinois: American Academy of Sleep Medicine, 2009. Library of Congress Control Number: 2009907029.
3. Nevšímalová S, Šonka K. Poruchy spánku a bdění. 2. dopl. a přeprac. vyd. Praha: Galén 2007: 345. ISBN 978- 80- 7262- 500- 0.
Štítky
Dětská kardiologie Interní lékařství Kardiochirurgie KardiologieČlánek vyšel v časopise
Kardiologická revue – Interní medicína

2013 Číslo 2
Nejčtenější v tomto čísle
- Vyšetření poruch dýchání ve spánku od A do Z
- Léčba poruch dýchání vázaných na spánek u pacientů s onemocněním kardiovaskulárního systému
- Spánková apnoe a kardiovaskulární onemocnění
- Recidivující akutní infarkt myokardu u pacienta s aneuryzmatem koronární tepny – kazuistika
