Studie TECOS – efekt sitagliptinu na kardiovaskulární příhody u diabetes mellitus 2. typu
The TECOS study – the effect of sitagliptin on cardiovascular events in patients with type 2 diabetes mellitus
Background:
Sitagliptin, a dipeptidyl peptidase 4 inhibitor, is currently used in the treatment of patients with type 2 diabetes, however data are lacking on its long-term effect on cardiovascular events.
Methods:
In this randomised, double-blind study, we assigned 14,671 patients to add either sitagliptin or placebo to their existing therapy. Open-label use of antihyperglycaemic therapy was encouraged as required, aimed at reaching individually appropriate glycaemic targets in all patients. To determine whether sitagliptin was non-inferior to placebo, we used a relative risk of 1.3 as the marginal upper boundary. The primary cardiovascular outcome was a composite of cardiovascular death, nonfatal myocardial infarction, nonfatal stroke, and/or hospitalisation for unstable angina.
Results:
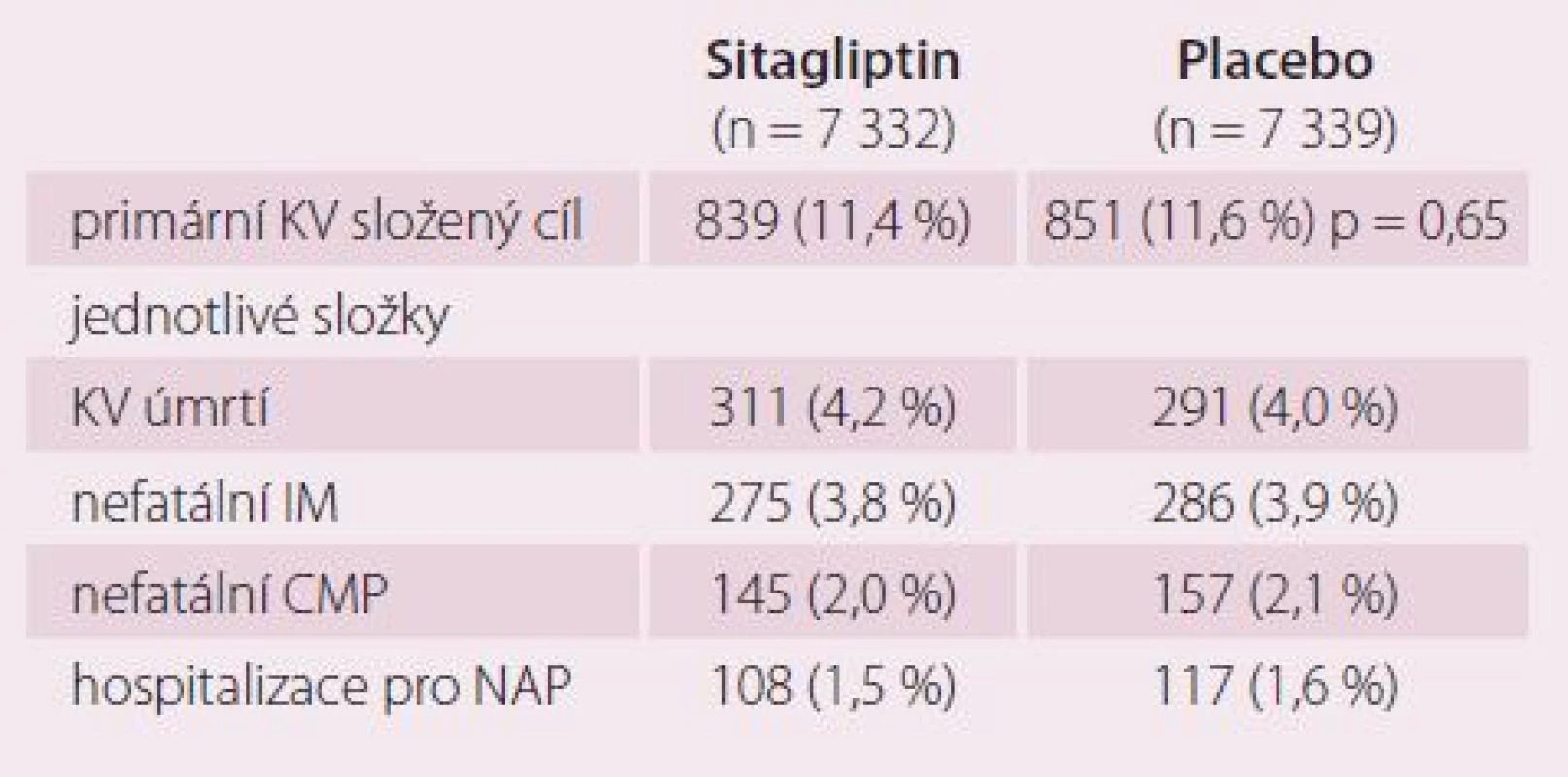
During an average follow-up of 3.0 years there was only a small decrease in glycated haemoglobin levels of 0.29 percentage points. Overall, the primary outcome occurred in 839 patients in the sitagliptin group (11.4%) and 851 patients in the placebo group (11.6%). Sitagliptin was non-inferior to placebo for the primary composite cardiovascular outcome (HR 0.98; p < 0.001). The rates of hospitalisation for heart failure did not differ between the two groups (p = 0.98). There were no significant between-group differences in the rates of acute pancreatitis (p = 0.07) or pancreatic cancer (p = 0.32).
Conclusions:
Among patients with type 2 diabetes and established cardiovascular disease, adding sitagliptin to the usual care did not appear to increase the risk of major adverse cardiovascular events, hospitalisation for heart failure, or other adverse events.
Keywords:
diabetes mellitus – sitagliptin – heart failure
Autoři:
J. Špinar 1,2; L. Špinarová 3; J. Vítovec 3
Působiště autorů:
Interní kardiologická klinika LF MU a FN, Brno
1; Mezinárodní centrum klinického výzkumu, FN u sv. Anny v Brně
2; I. interní kardioangiologická klinika LF MU a FN u sv. Anny v Brně
3
Vyšlo v časopise:
Kardiol Rev Int Med 2015, 17(3): 257-261
Kategorie:
Kardiologická revue
Souhrn
Východiska:
Sitagliptin, inhibitor dipeptidyl peptidázy 4, je v současné době užíván v léčbě diabetiků 2. typu, data o efektu na kardiovaskulární příhody však chyběla.
Metodika:
TECOS byla randomizovaná klinická studie u 14 671 pacientů, diabetiků 2. typu, randomizovaných na léčbu sitagliptinem nebo placebem přidaných ke standardní terapii. Maximální otevřená léčba diabetes mellitus, vyjma DPP-4 inhibitorů, byla doporučena všem nemocným s cílem co nejlepší metabolické kontroly. Cílem studie byla noninferiorita, tedy že sitagliptin není horší než placebo na velké kardiovaskulární příhody; jako primární kompozitní cíl bylo stanoveno kardiovaskulární úmrtí, nefatální infarkt myokardu, nefatální cévní mozková příhoda a/ nebo hospitalizace pro nestabilní anginu pectoris.
Výsledky:
Průměrná doba sledování byla tři roky, po které byl pozorován pouze mírný pokles glykovaného hemoglobinu o 0,29 procentního bodu. Celkový primární cíl se vyskytl u 839 (11,4 %) nemocných léčených sitagliptinem a u 851 (11,6 %) nemocných léčených placebem (HR = 0,98; p < 0,001 pro noninferioritu). Nelišily se ani počty nemocných hospitalizovaných pro srdeční selhání (p = 0,98) a nebyl signifikantní rozdíl ve výskytu pankreatitidy (p = 0,07) či rakoviny pankreatu (p = 0,32).
Závěr:
U nemocných s diabetes mellitus 2. typu a prokázaným kardiovaskulárním onemocněním nevede přidání sitagliptinu ke standardní léčbě ke zvýšení velkých kardiovaskulárních příhod ani ke zvýšení hospitalizací pro srdeční selhání či jiných nežádoucích příhod.
Klíčová slova:
diabetes mellitus – sitagliptin – srdeční selhání
Studie TECOS byla publikována v časopise New England Journal of Medicine v červnu 2015 a současně byla přednesena na kongresu Americké diabetologické asociace (ADA) v Bostonu [1]. Přináší zásadní informace o efektu sitagliptinu u diabetiků 2. typu s prokázaným kardiovaskulárním (KV) onemocněním.
Dobrá kontrola glykemie má jasný průkaz na snižování mikrovaskulárních komplikací [2– 4]. Několik skupin léků snižujících glykemii bylo schváleno, jejich KV bezpečnost však byla zpochybněna [5,6]. Proto mezinárodní organizace (např. FDA) požadují průkaz KV bezpečnosti těchto léků [7,8].
Sitagliptin je perorální preparát ze skupiny dipeptidyl peptidázy inhibitorů (DPP-4). Předchozí klinické studie s léky z této lékové skupiny neprokázaly zvýšený výskyt velkých KV příhod, naznačily však možnost zvýšeného rizika hospitalizací pro srdeční selhání [9,10] a jejich metaanalýza ukazuje na možný zvýšený výskyt až ve 25 % [11,12].
Studie TECOS byla provedena v 38 zemích v 673 centrech a zařadila 14 671 nemocných (obr. 1). Vhodní byli nemocní s diabetes mellitus 2. typu a prokázaným KV onemocněním, starší 50 let, s hodnotami glykovaného hemoglobinu 6,5– 8,0 % (přepočet na mmol/ mol ×10,93– 23,50, tedy asi 47,5– 64 mmol/ mol) a léčených stabilní dávkou perorálních antidiabetik vyjma DPP-4 inhibitorů, GLP‑1 agonistů a thiazolidindionu (vyjma pioglitazonu).
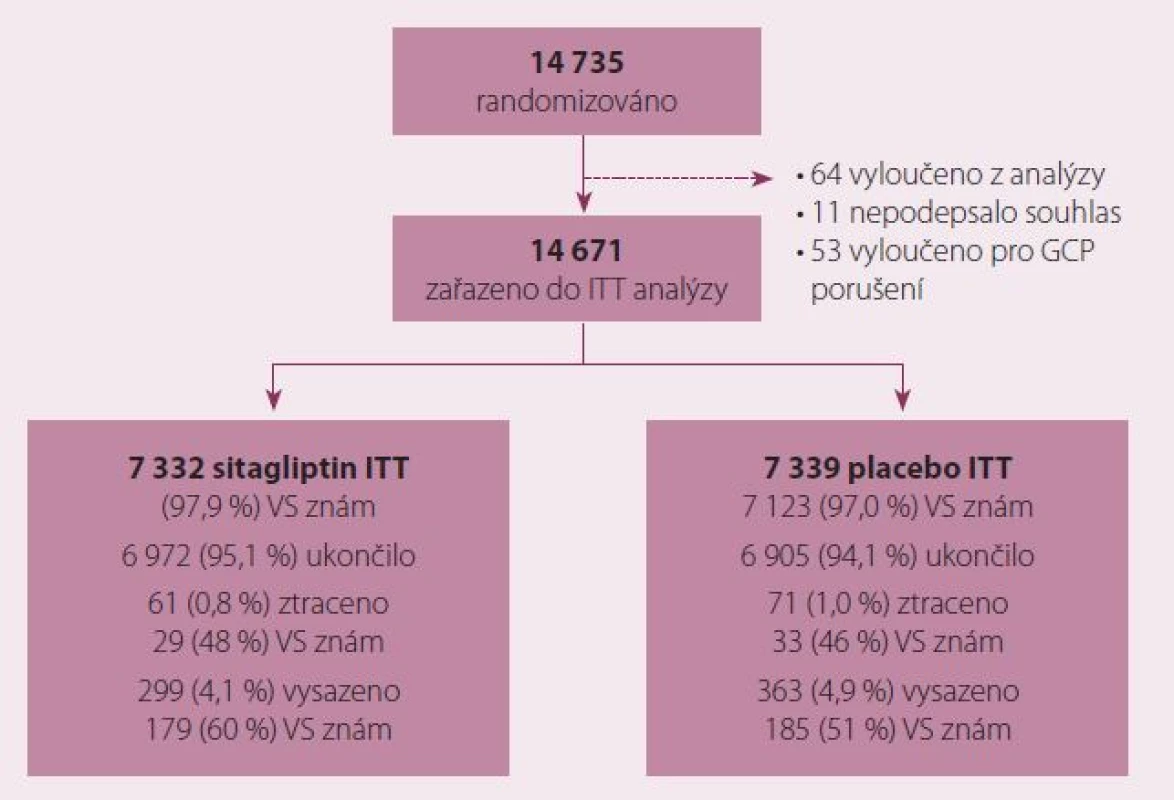
Randomizace byla 1 : 1 na sitagliptin 100 mg (50 mg při GFR 30– 50 ml/ min/ 1,73 m2) nebo na placebo. Účinek byl sledován pomocí glykovaného hemoglobinu měřeného při randomizaci, 4. a 8. měsíc a následně každý rok. Primární kompozitní KV cíl byl definován jako KV úmrtí, nefatální infarkt myokardu, nefatální cévní mozková příhoda nebo hospitalizace pro nestabilní anginu pectoris.
Výsledky
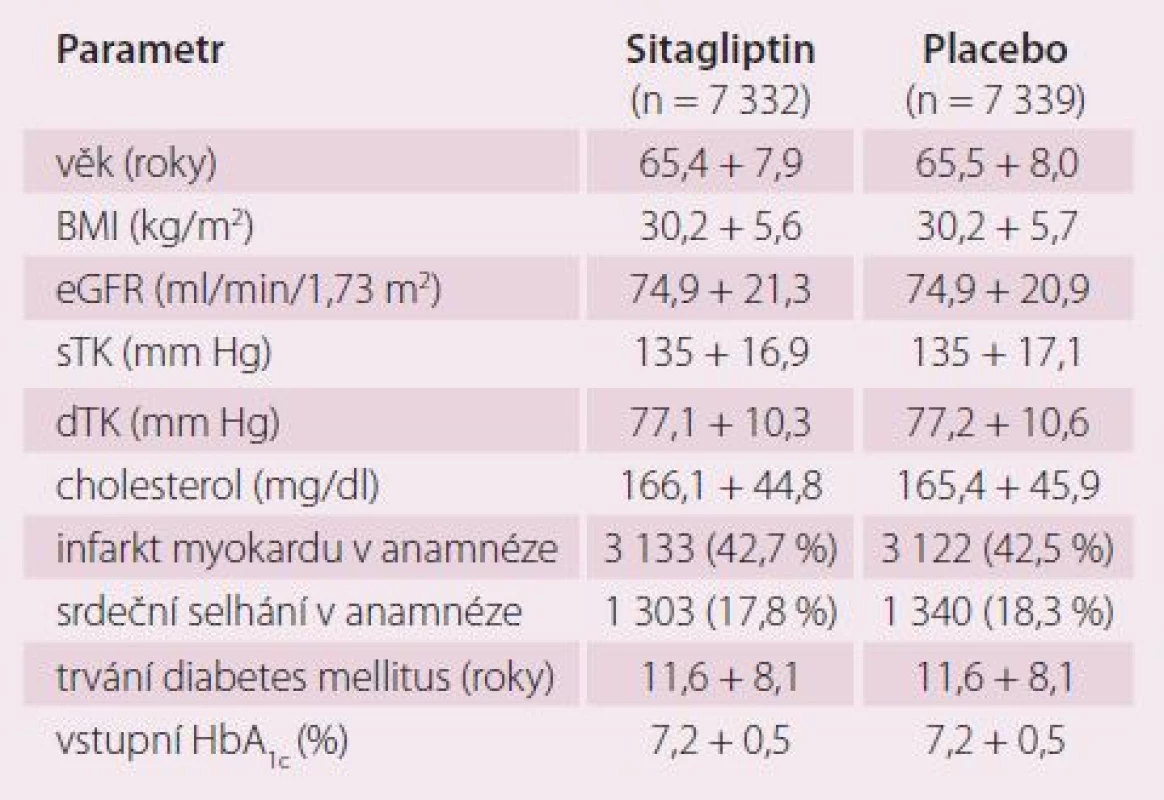
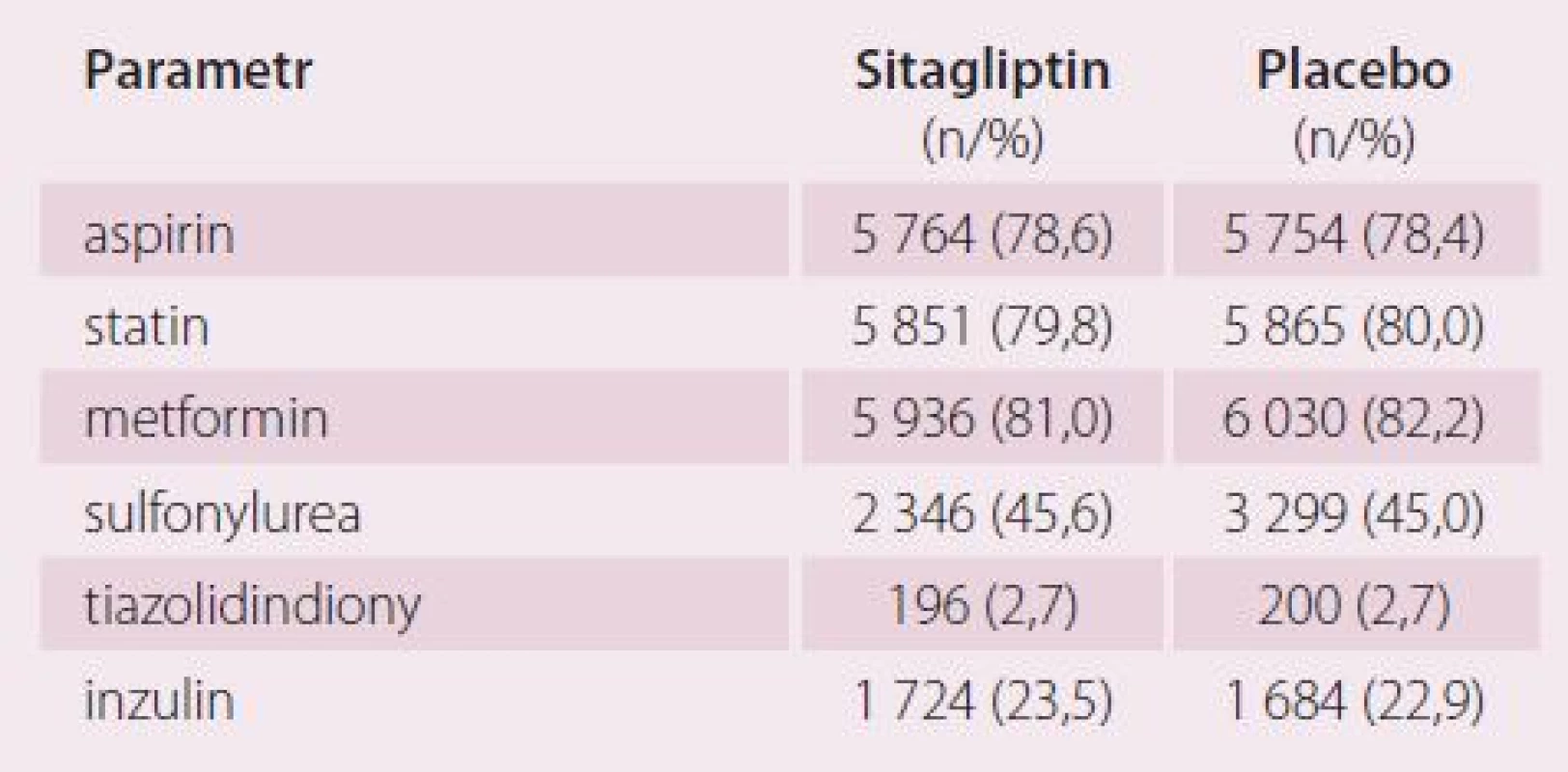
Vstupní charakteristiku pacientů ukazuje tab. 1 (intention to treat populace – ITT). Vstupní medikaci ukazuje tab. 2 (ITT populace). Ve čtvrtém měsíci byl pokles glykemie asi 0,4 procentního bodu a celkový pokles byl 0,29 procentního bodu (graf 1). Ve skupině placeba byla častěji navyšována ostatní perorální diabetická léčba (1 591 vs. 2 046 bodů; p < 0,001) a přidáván dlouhodobý inzulin (542 vs. 744 bodů; p < 0,001).

Hlavní výsledky – primární cíl ukazuje tab. 3 a graf 2 (ITT populace). Hospitalizace pro srdeční selhání, která nepatřila k primárním cílům, byla rovněž v obou skupinách srovnatelná: 228 (3,1 %) vs. 229 (3,1 %) (graf 3). Kompozitní cíl hospitalizace pro srdeční selhání nebo KV úmrtí bylo taktéž stejné 538 (7,3 %) vs. 525 (7,2 %).


Výsledky nekardiovaskulárních cílů ukazuje tab. 4 (ITT populace). Výskyt úmrtí na nekardiovaskulární příhody byl stejný v obou skupinách 2,3 % s nepodstatnými rozdíly jako příčinou úmrtí. Po 48 měsících byl lehce vyšší pokles glomerulární filtrace u nemocných léčených sitagliptinem (– 4,0 vs. – 2,8 ml/ min/ 1,73 m2).

Diskuze
Ve studii TECOS bylo potvrzeno, že přidání sitagliptinu ke standardní terapii nezvýšilo ani nesnížilo výskyt kardiovaskulárních úmrtí, nefatálních infarktů myokardu, nefatálních cévních mozkových příhod či hospitalizací pro nestabilní anginu pectoris. Nebyl ovlivněn ani výskyt hospitalizací pro srdeční selhání, což bylo popsáno po jiných DPP-4 inhibitorech [9,10].
Byl pozorován nesignifikantně vyšší výskyt hypoglykemií u nemocných léčených sitagliptinem, na druhé straně nemocní v placebové větvi častěji potřebovali přidání jiných perorálních antidiabetik či inzulinu. Nepotvrdila se obava z akutní pankreatitidy [13].
Studie s jinými DPP-4 inhibitory jako The Saxagliptin Assessment of Vascular Outcomes Recorded in Patients with Diabetes Mellitus – Thrombolysis in Myocardial Infarction 53 (SAVOR‑ TIMI 53) trial a The Examination of Cardiovascular Outcomes with Alogliptin versus Standard of Care (EXAMINE) ukázaly, že nedochází ke zvýšenému výskytu KV příhod obecně [9,10]. Na druhé straně studie SAVOR TIMI 53 ukázala neotevřená.
Populace ve studiích TECOS, SAVOR TIMI 53 a EXAMINE jsou si velmi podobné a mají velmi dobrou léčbu KV onemocnění i diabetes mellitus [15].
Za drobné limitace studie TECOS je třeba považovat vstupní povinné hodnoty glykovaného hemoglobinu 6,5– 8,0 % (47,5– 64 mmol/ mol) a vyloučení pacientů s těžší renální insuficiencí. V placebové větvi byla o něco horší kontrola glykovaného hemoglobinu a o něco vyšší výskyt antihypertenzní medikace.
Studie TECOS prokázala bezpečnost užívání sitagliptinu u pacientů s diabetes mellitus a KV onemocněním. Prokázala účinnost na snižování glykovaného hemoglobinu především nutností vyššího podávání perorálních antidiabetik a inzulinu v placebové větvi. Výsledky nemohou ani vyloučit ještě větší prospěch u nemocných, kteří budou léčeni delší dobu, než bylo ve studii, či u nemocných s více komplikovaným KV onemocněním.
Závěry
- Primární složený cíl (KV úmrtí, fatální infarkt myokardu, nefatální cévní mozková příhoda, hospitalizace pro nestabilní anginu pectoris) byl noninferiorní a nebyl superiorní.
- Četnost hospitalizací pro srdeční selhání se nelišila u nemocných léčených sitagliptinem a placebem.
- Výskyt těžké hypoglykemie se nelišil mezi sitagliptinem a standardní léčbou s placebem.
- Četnost výskytu infekcí a úmrtí z důvodů infekcí se nelišila.
- Četnost výskytu malignit se nelišila.
- Výskyt pankreatitidy byl nesignifikantně vyšší u nemocných léčených sitaglipitnem, naopak výskyt rakoviny pankreatu byl nesignifikantně vyšší u nemocných léčených placebem.
- Rozdíl mezi hladinami glykovaného hemoglobinu byl minimální.
- Účinnost sitagliptinu na snižování glykemie byla potvrzena jak vyšším výskytem přidané medikace perorálními antidiabetiky, tak inzulinu ve skupině se standardní léčbou.
Práce byla podpořena projektem (Ministerstva zdravotnictví) koncepčního rozvoje výzkumné organizace 65269705 (FN Brno) a European Regional Development Fund Project FNUSA‑ ICRC (No. CZ.1.05/ 1.1.00/ 02.0123).
Doručeno do redakce: 22. 6. 2015
Přijato po recenzi: 1. 7. 2015
prof. MUDr. Jindřich Špinar, CSc., FESC
www.fnbrno.cz
jspinar@fnbrno.cz
Zdroje
1. Green JB, Betel MA, Armstrong PW et al. TECOS Study Group: Effect of Sitagliptin on cardiovascular outcomes in Type 2 Diabetes. N Engl J Med 2015; 373: 232– 242. doi: 10.1056/ NEJMoa1501352.
2. UK Prospective Diabetes Study (UKPDS) Group. Intensive blood‑ glucose kontrol with sulphonylureas or insulin compared with conventional treatment and risk of complications in patients with type 2 diabetes (UKPDS 33). Lancet 1998; 352: 837– 853.
3. Holman RR, Paul SK, Bethel M et al. 10- year follow up of intensive glucose control in type 2 diabetes. N Engl J Med 2008; 359: 1577– 1789. doi: 10.1056/ NEJMoa0806470.
4. American Diabetes Association. Standards of medical care in diabetes – 2015. Diabetes Care 2015; 38 (Suppl 4): S1– S93.
5. Nissen SE, Wolski K. Effect of rosiglitazone on the risk of myocardial infarction and death from cardiovascular causes. N Engl J Med 2007; 356: 2457– 2471.
6. Holman RR, Sourij H, Califf RM. Cardiovascular outcome trials of glucoselowering drugs or strategies in type 2 diabetes. Lancet 2014; 383: 2008– 2017. doi: 10.1016/ S0140‑ 6736(14)60794‑ 7.
7. Department of Health and Human Services, Food and Drug Administration, Center for Drug Evaluation and Research. Guidance for industry: diabetes mellitus evaluating cardiovascular risk in new antidiabetic therapies to treat type 2 diabetes. December 2008. [online] Available from: http:/ / www.fda.gov/ downloads/ Drugs/ GuidanceCompliance RegulatoryInformation/ Guidances/ ucm071627.pdf.
8. European Medicine Agency, Committee for Medicinal Products for Human Use. Guideline on clinical investigation of medicinal products in the treatment of diabetes mellitus. January 2010. [online] Available from: http:/ / www.ema.europa.eu/ docs/ en_GB/ document_library/ Scientific_guideline/ 2010/ 02/ WC500073570.pdf.
9. Scirica BM, Bhatt DL, Braunwald E et al. Saxagliptin and cardiovascular outcomes in patients with type 2 diabetes mellitus. N Engl J Med 2013; 369: 1317– 1326. doi: 10.1056/ NEJMoa1307684.
10. White WB, Cannon CP, Heller SR et al. Alogliptin after acute coronary syndrome in patients with type 2 diabetes. N Engl J Med 2013; 369: 1327– 1335. doi: 10.1056/ NEJMoa1305889.
11. Udell JA, Cavender MA, Bhatt DL et al. Glucose‑lowering drugs or strategies and cardiovascular outcomes in patients with or at risk for type 2 diabetes: a meta‑analysis of randomised controlled trials. Lancet Diabetes Endocrinol 2015; 3: 356– 366. doi: 10.1016/ S2213‑ 8587(15)00044‑ 3.
12. Clifton P. Do dipeptidyl peptidase IV (DPP‑ IV) inhibitors cause heart failure? Clin Ther 2014; 36: 2072– 2079. doi: 10.1016/ j.clinthera.2014.
13. Egan AG, Blind E, Dunder K et al: Pancreatic safety of incretin‑based drugs – FDA and EMA assessment. N Engl J Med 2014; 370: 794– 797. doi: 10.1056/ NEJMp1314078.
14. Zannad F, Cannon CP, Cushman WC et al. Heart failure and mortality outcomes in patients with type 2diabetes taking alogliptin versus placebo in EXAMINE: a multicentre, randomised, double‑blind trial. Lancet 2015; 385: 2067– 2076. doi: 10.1016/ S0140‑ 6736(14)62225‑ X.
15. Bethel MA, Green JB, Milton J et al. Regional, age and sex differences in baseline characteristics of patients enrolled in the Trial Evaluating Cardiovascular Outcomes with Sitagliptin (TECOS). Diabetes Obes Metab 2015; 17: 395– 402. doi: 10.1111/ dom.12441.
Štítky
Dětská kardiologie Interní lékařství Kardiochirurgie KardiologieČlánek vyšel v časopise
Kardiologická revue – Interní medicína

2015 Číslo 3
Nejčtenější v tomto čísle
- Srdeční zástava a poresuscitační péče
- Léčebné postupy u námahové anginy pectoris
- Bezdrátová kardiostimulace – budoucnost nebo fikce?
- Novinka v intervenční terapii srdečního selhání se zachovalou ejekční frakcí levé komory
